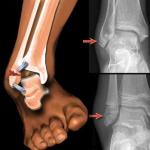
Острый панкреатит (K85)
Хирургия
Общая информация
Краткое описание
Российское общество хирургов
Ассоциация гепатопанкреатобилиарных хирургов стран СНГ
МКБ 10: K 85.0 /K85.1/ K85.2 /K85.3/ K85.8 /K85.9
Год утверждения (частота пересмотра): 2015 (пересмотр каждые 5 лет)
ID: КР326
Определение
Острый панкреатит
(ОП) - это первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей и отдаленных органов, а также систем.
Кодирование по МКБ 10
Острый панкреатит (K85):
. абсцесс поджелудочной железы;
. острый и инфекционный некроз поджелудочной железы;
. панкреатит:
o острый (рецидивирующий);
o геморрагический;
o подострый;
o гнойный;
o БДУ.
К85.0 - Идеопатический острый панкреатит;
К85.1 - Билиарный острый панкреатит:
. желчнокаменный панреатит;
К85.2 - Алкогольный острый панкреатит;
К85.3 - Медикаментозный острый панкреатит;
К85.8 - Другие виды острого панкреатита;
К85.9 - Острый панкреатит неуточнённый
Классификация
Классификация острого панкреатита Российского Общества Хирургов (2014г.) разработана с учётом классификации Атланта-92 и её модификаций, предложенных в г. Кочин в 2011г (Международная Ассоциация Панкреатологов, International Association of Pancreatology) и Международной рабочей группой по классификации острого панкреатита (Acute Pancreatitis Classification Working Group) в 2012г.
1. Острый панкреатит лёгкой степени
. Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит) и органная недостаточность не развивается.
2. Острый панкреатит средней степени
. Характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), - или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов).
3. Острый панкреатит тяжёлой степени
. Характеризуется наличием либо неотграниченного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более 48 часов).
Диагноз острого панкреатита лёгкой, средней или тяжёлой степени устанавливается по факту законченного случая заболевания.
Этиология и патогенез
Выделяют следующие этиологические формы острого панкреатита:
1. Острый алкогольно-алиментарный панкреатит - 55% .
2. Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда - от других причин: дивертикул, папиллит, описторхоз и т.д.) - 35%.
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 - 4 %.
4. Другие этиологические формы причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) - 6 - 8%.
Ведущая роль в патогенезе токсемии при остром панкреатите принадлежит ферментам поджелудочной железы: трипсин, липаза, фосфолипаза - А2, лизосомным ферментам, которые вызывают окислительный стресс, липидный дистресс-синдром, тромбоз капилляров, гипоксию, ацидоз, гиперметаболизм,повреждение мембран клеток и эндотелия.
Первичные факторы агрессии:
а) ферменты поджелудочной железы: трипсин, химотрипсин, - вызывают протеолиз белков тканей;
б) фосфолипаза А2 разрушает мембраны клеток;
в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки;
г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
Вторичные факторы агрессии. Ферменты поджелудочной железы активируют калликреин - кининовую системы с образованием биологически активных веществ: брадикинин, гистамин, серотонин, которые приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей.
Третичные факторы. Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины (интерлейкин 1,6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетению иммунного статуса.
Факторы агрессии четвертого порядка. Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника.
Факторы агрессии и органные дисфункции создают синдром «взаимного отягощения».
Фазы острого панкреатита. Отечный (интерстициальный) панкреатит по частоте занимает 80-85% в структуре заболевания. Характеризуется легкой степенью тяжести заболевания и редким развитием локальных осложнений или системных расстройств, фазового течения не имеет.
Некротический панкреатит (панкреонекроз) встречается у 15-20% больных, клинически всегда проявляется средней или тяжёлой степенью заболевания, имеет фазовое течение заболевания с двумя пиками летальности - ранней и поздней. После ранней фазы, которая обычно продолжается в течение первых двух недель, следует вторая или поздняя фаза, которая может затягиваться на период от недель до месяцев. Целесообразно рассматривать эти две фазы раздельно, так как каждой фазе соответствует определённая клиническая форма, и, следовательно, определённый лечебно-диагностический алгоритм.
I фаза - ранняя, в свою очередь подразделяется на два периода:
IА фаза, как правило, первая неделя заболевания. В этот период происходит формирование очагов некроза в паренхиме поджелудочной железы или окружающей клетчатке различного объёма и развитие эндотоксикоза. Эндотоксикоз проявляется легкими или глубокими системными нарушениями в виде органной (полиорганной) недостаточности. Максимальный срок формирования некроза в поджелудочной железе обычно составляет трое суток, после этого срока он в дальнейшем не прогрессирует. Однако при тяжёлом панкреатите период его формирования гораздо меньше (как правило, 24-36 часов). В брюшной полости происходит накопление ферментативного выпота (ферментативные перитонит и парапанкреатит), который является одним из источников эндотоксикоза. Средняя степень тяжести течения заболевания проявляется преходящей дисфункцией отдельных органов или систем. При тяжёлых формах заболевания в клинической картине могут преобладать явления органной (полиорганной) недостаточности: сердечно-сосудистой, дыхательной, почечной, печеночной и др.
IВ фаза, как правило, вторая неделя заболевания. Характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреальной клетчатке). Клинически превалируют явления резорбтивной лихорадки, формируется перипанкреатический инфильтрат.
II фаза - поздняя, фаза секвестрации (начинается, как правило, с 3-ей недели заболевания, может длиться несколько месяцев). Секвестры в поджелудочной железе и в забрюшинной клетчатке обычно начинают формироваться с 14-х суток от начала заболевания. При отторжении крупных крупных фрагментов некротизированной ткани поджелудочной железы может происходить разгерметизация её протоковой системы и образование внутреннего панкреатического свища. От конфигурации панкреонекроза (локализации, глубины, отношения к главному панкреатическому протоку и др.) и объёма оставшейся жизнеспособной паренхимы поджелудочной железы зависят: количество, масштабы и скорость распространённости жидкостного образования в забрюшинном пространстве, риск инфицирования и развития других осложнений. Возможно два варианта течения этой фазы:
Асептическая секвестрация - стерильный панкреонекроз характеризуется образованием изолированного скопления жидкости в области поджелудочной железы и постнекротических псевдокист поджелудочной железы;
Септическая секвестрация возникает при инфицировании некроза паренхимы поджелудочной железы и парапанкреальной клетчатки с дальнейшим развитием гнойных осложнений. Клинической формой данной фазы заболевания является инфицированный панкреонекроз, который может быть отграниченным (абсцесс) или неотграниченным (гнойно-некротический парапанкреатит). При прогрессировании гнойных осложнений инфицированный панкреонекроз может иметь собственные осложнения (гнойно-некротические затёки, абсцессы забрюшинного пространства и брюшной полости, гнойный перитонит, аррозионные и желудочно-кишечные кровотечения, дигестивные свищи, сепсис и т.д.) с развитием эндотоксикоза инфекционного генеза, органной (полиорганной) недостаточности.
Эпидемиология
В настоящее время распространенность острого панкреатита составляет 32-389 человек на 1 млн. населения, смертность от этого заболевания колеблется от 6 до 12 человек на 1 млн. населения. На сегодняшнем этапе, в статистике частоты заболеваний крупных мегаполисов, проходящих по скорой помощи под маркой “острого живота”, произошли значительные изменения: за период с 2000г. до 2009г. острый панкреатит уверенно занимал первое место. В последние годы число больных острым панкреатитом снизилось, однако, несмотря на снижение общего количества больных, доля ОП в структуре заболеваний «острого живота» остаётся на довольно высоком уровне (25%-35%), занимает второе место и уступает только острому аппендициту. За этот период наметилась тенденция к снижению общей летальности при остром панкреатите с 4,0%-4,5% до 2,5%-3,5%, однако послеоперационная летальность сохраняется на довольно высоком уровне (20%-25%).
Диагностика
Диагностика ОП относится к экстренным мероприятиям. Больные с подозрением на ОП подлежат экстренной госпитализации в хирургическое отделение многопрофильного стационара.
Жалобы и анамнез
Основанием для диагностики острого панкреатита при первичном осмотре больного является классическая триада симптомов - выраженная боль в эпигастрии с иррадиацией в спину или опоясывающего характера, многократная рвота и напряжение мышц в верхней половине живота. Чаще всего появлению симптомов предшествует обильный прием пищи или алкоголя, наличие желчнокаменной болезни. Типичный болевой синдром возникает при остром панкреатите всегда. Обычно он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками. Начало острого панкреатита должно определяться по времени появления абдоминального болевого синдрома, а не по времени поступления больного в стационар. Выявить момент начала заболевания можно при тщательном сборе анамнеза. При выраженном болевом синдроме допустима инъекция спазмолитических и нестероидных противовоспалительных препаратов. При переводе больного из одного стационара в другой (например, из ЦРБ в областную больницу) началом заболевания следует считать время появления болевого синдрома при первичном обращении за медицинской помощью.
Клинические проявления острого панкреатита зависят от морфологической формы, фазы заболевания, тяжести синдрома системного воспалительного ответа и развития органной (полиорганной) недостаточности. Каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, поэтому целесообразно рассматривать диагностику ОП в соответствующих фазах заболевания.
Первичный протокол диагностики и тактики при остром панкреатите в IА фазе заболевания
. Как правило, осуществляется в приёмном отделении или отделении экстренной помощи.
· Для установления диагноза острого панкреатита (после исключения другой хирургической патологии) рекомендуется
использовать сочетание минимум двух из следующих выявленных признаков:
а) типичная клиническая картина (интенсивные некупируемые спазмолитиками боли опоясывающего характера, неукротимая рвота, вздутие живота; употребление алкоголя, острой пищи или наличие ЖКБ в анамнезе и др.);
б) характерные признаки по данным УЗИ: увеличение размеров, снижение эхогенности, нечёткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости;
в) гиперферментемия (гиперамилаземия или гиперлипаземия), превышающая верхнюю границу нормы в три раза и более.
Комментарии:
Если диагноз острого панкреатита устанавливается на основании методов а), б) и в), то выполнение мультиспиральной компьютерно-томографической ангиографии (МСКТА) или магнитно-резонансной томографии (МРТ) для постановки диагноза острого панкреатита не
рекомендуется
.
Уровень убедительности рекомендации «В».
· Для оценки тяжести ОП и прогноза развития заболевания рекомендуется
применение шкалы критериев первичной экспресс-оценки тяжести острого панкреатита (СПб НИИ СП имени И.И. Джанелидзе - 2006г.):
- перитонеальный синдром;
- олигурия (менее 250 мл за последние 12 часов);
- кожные симптомы (гиперемия лица, «мраморность», цианоз);
- систолическое артериальное давление менее 100 мм.рт.ст;
- энцефалопатия;
- уровень гемоглобина более 160 г/л;
- количество лейкоцитов более 14 х10 9 /л;
- уровень глюкозы крови более 10 ммоль/л;
- уровень мочевины более 12 ммоль/л;
- метаболические нарушения по данным ЭКГ;
- вишнёвый или коричнево-чёрный цвет ферментативного экссудата, полученного при лапароскопии (лапароцентезе);
- выявление при лапароскопии распространённого ферментативного парапанкреатита, выходящего за границы сальниковой сумки и распространяющийся по фланкам;
- наличие распространённых стеатонекрозов, выявленных при лапароскопии;
отсутствие эффекта от базисной терапии.
Комментарии:
Оценка шкалы:
· Если у конкретного пациента имеется минимум 5 признаков из числа перечисленных, то с 95% вероятностью у него имеется тяжёлая форма ОП.
· Если имеется 2-4 признака - ОП средней степени.
· Если нет ни одного признака или имеется максимум один
из них - лёгкая форма ОП.
Наиболее важно раннее выявление тяжёлого панкреатита, результаты лечения которого во многом обусловлены сроком его начала. Наличие хотя бы двух признаков, перечисленных в шкале экспресс-оценки, позволяет диагностировать средне-тяжёлый (тяжёлый) ОП, который подлежит обязательному направлению в отделение реанимации и интенсивной терапии. Остальным пациентам (лёгкий ОП) показана госпитализация в хирургическое отделение.
· Для оценки органных и полиорганных дисфункций рекомендуется использовать шкалу SOFA. При невозможности использовать многопараметрические шкалы для определения тяжести ОП рекомендуется применение клинико-лабораторных критериев: признаки синдрома системного воспалительного ответа (ССВО) ; гипокальциемия < 1,2 ммоль/л, гемоконцентрация: гемоглобин крови > 160г/л или гематокрит > 40 Ед., гипергликемия > 10 ммоль/л; С - реактивный белок > 120мг/л; шок (систолическое АД < 90 мм.рт.ст.) дыхательная недостаточность (РО2<60мм.рт.ст.); почечная недостаточность (олиго-анурия, креатинин > 177 мкмоль/л); печеночная недостаточность (гиперферментемия); церебральная недостаточность (делирий, сопор, кома); желудочно-кишечное кровотечение (более 500мл/сутки); коагулопатия (тромбоциты < 100 х 10 9 /л, фибриноген < 1,0г/л). Уровень убедительности рекомендации «В».
· Интенсивный болевой синдром, не купируемый наркотическими анальгетиками, быстро прогрессирующая желтуха, отсутствие желчи в ДПК при ФГДС, признаки билиарной гипертензии по данным УЗИ свидетельствуют о наличии вклиненного камня большого дуоденального сосочка (БДС). В этом случае пациенту рекомендуется
срочное (12-24 часов) восстановление пассажа желчи и панкреатического сока, оптимальным методом которого служит ЭПСТ с литоэкстракцией, после которой, при наличии возможностей, желательно выполнять дренирование главного панкреатического протока. При вклиненном камне БДС и при остром панкреатите ЭПСТ нежелательно и опасно производить контрастирование протоков. Уровень убедительности рекомендации «С».
· Компьютерная томография. Рекомендуется
выполнение ранней МСКТА (МРТ) в следующих случаях:
- Неясность диагноза и дифференциальная диагностика с другими заболеваниями.
- Необходимость подтверждения тяжести по выявленным клиническим прогностическим признакам тяжёлого ОП.
- Отсутствие эффекта от консервативного лечения.
Уровень убедительности рекомендации «С».
· Для диагностики панкреонекроза в оптимальные сроки (и оценки всего объема патологических изменений в грудной клетке, брюшной полости и забрюшинной клетчатке) рекомендуется выполнение МСКТА (МРТ) на 4 - 14 сутки заболевания. Уровень убедительности рекомендации «В».
· Последующие МСКТА (МРТ) рекомендуется
выполнять при прогрессировании заболевания, при отсутствии эффекта от лечения и для уточнения локализации очагов нагноения перед выполнением дренирующих вмешательств. Уровень убедительности рекомендации «С».
Комментарии:
Использование в клинической практике КТ-индекса тяжести панкреатита по Бальтазару не является обязательным диагностическим исследованием. Его желательно использовать для прогноза тяжести заболевания.
Протокол диагностики и мониторинга перипанкреатического инфильтрата в IВ фазе заболевания.
Вторая неделя заболевания характеризуется наступлением периода асептической воспалительной реакции на очаги некроза в поджелудочной железе и окружающей клетчатке, которая клинически выражается появлением инфильтрата в эпигастральной области (местный компонент) и резорбтивной лихорадкой (системный компонент воспаления). Перипанкреатический инфильтрат (ПИ) и резорбтивная лихорадка являются закономерными признаками тяжёлого или средне-тяжёлого панкреатита, тогда как при лёгком панкреатите эти признаки не выявляются.
· Помимо клинических признаков (перипанкреатический инфильтрат и лихорадка) на второй неделе ранней фазы ОП рекомендуется
определять:
- Лабораторные показатели синдрома системного воспалительного ответа: лейкоцитозом со сдвигом влево, лимфопенией, увеличенной СОЭ, повышением концентрации фибриногена, С-реактивного белка и др.;
- УЗ-признаки ПИ (сохраняющееся увеличение размеров поджелудочной железы, нечёткость её контуров и появление жидкости в парапанкреальной клетчатке). D».
· Для мониторинга перипанкреатического инфильтрата рекомендуется
производить динамическое исследование клинико-лабораторных показателей и повторные УЗИ (не менее 2 исследований на второй неделе заболевания). Уровень убедительности рекомендации «
D».
· В конце второй недели заболевания рекомендуется
выполнение компьютерной томографии зоны поджелудочной железы, Уровень убедительности рекомендации «С».
Комментарии:
К этому сроку у подавляющего большинства пациентов наблюдается один из трёх возможных исходов
IВ фазы:
- Рассасывание, при котором наблюдается редукция местных и общих проявлений острой воспалительной реакции.
- Асептическая секвестрация панкреонекроза с возможным последующим исходом в псевдокисту поджелудочной железы: сохранение размеров ПИ при нормализации самочувствия и стихании синдрома системной воспалительной реакции (ССВР) на фоне сохраняющейся гиперамилаземии.
- Септическая секвестрация (развитие гнойных осложнений).
Протокол диагностики и мониторинга псевдокисты поджелудочной железы во II фазе заболевания (в фазе асептической секвестрации)
.
Клинической формой острого панкреатита в фазе асептической секвестрации является постнекротическая псевдокиста поджелудочной железы, срок формирования которой составляет от 4-х недель и в среднем до 6 месяцев.
· В фазе асептической секвестрации рекомендуется
использовать следующие критерии верификации кисты поджелудочной железы:
- Стихание синдрома системной воспалительной реакции на фоне сохраняющейся гиперамилаземии. Уровень убедительности рекомендации «
D».
- Увеличение к 5-ой неделе заболевания размеров жидкостного скопления в парапанкреальной клетчатке и появление у него стенки по данным УЗИ, КТ. Уровень убедительности рекомендации «С».
- При отсутствии осложнений (см. ниже) больного можно выписать на амбулаторное лечение. Размеры кисты необходимо мониторировать по данным УЗИ (1 раз в 2-4 недели). Уровень убедительности рекомендации «
D».
Комментарии:
Если при асептической секвестрации не происходит вскрытия протоковой системы поджелудочной железы, то образование кисты не происходит. В данном случае, как правило, наблюдается рассасывание перипанкреатического инфильтрата (редукция жидкостного скопления в области поджелудочной железы) в сроки до 4-х недель. Этот период больным рекомендуется
проводить под динамическим врачебным наблюдением (допустимо в амбулаторном порядке).
Протокол диагностики гнойных осложнений острого панкреатита во II фазе заболевания (в фазе септической секвестрации)
.
Инфицирование очага панкреатогенной деструкции происходит, в среднем в конце 2-ой - начале 3-ей недели от начала заболевания. Однако при позднем поступлении больного, неадекватном лечении, или после слишком ранней и поспешной операции, инфицирование зон панкреонекроза и гнойно-деструктивные осложнения могут развиваться раньше, минуя период асептической деструкции ("перекрест фаз"). Клинической формой острого панкреатита в фазе септической секвестрации (третья неделя от начала заболевания и более) является инфицированный панкреонекроз: отграниченный - панкреатический абсцесс (ПА) или неотграниченный - гнойно-некротический парапанкреатит (ГНПП) различной степени распространённости. Важным моментом является своевременная диагностика инфицирования и верифицикация клинико-морфологических форм панкреатогенной инфекции.
· Для верификации панкреатического абсцесса или гнойно-некротического парапанкреатита рекомендуется
использовать:
1). Клинико-лабораторные проявления гнойного очага:
- Прогрессирование клинико-лабораторных показателей острого воспаления на третьей неделе ОП. Уровень убедительности рекомендации «С».
- Маркеры острого воспаления (повышение фибриногена в 2 раза и более, высокие «С»-реактивный белок, прокальцитонин и др.). Уровень убедительности рекомендации «С».
2). МСКТА, МРТ, УЗИ (нарастание в процессе наблюдения жидкостных образований, выявление девитализированных тканей и/или наличие пузырьков газа). Уровень убедительности рекомендации «В».
3). Положительные результаты бактериоскопии и бакпосева аспирата, полученного при тонкоигольной пункции. Уровень убедительности рекомендации «В».
Комментарии:
В случае, когда методами п.2 и п.3 не удаётся выявить признаки инфицирования, рекомендуется
решение о наличии у пациентов гнойных осложнений и показаний к оперативному лечению принимать на основании лабораторно-клинического минимума (п. 1.1).
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Так как каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, то наиболее целесообразно рассматривать тактику лечения ОП в соответствующих фазах заболевания.
Консервативное лечение
Ранняя (
I
) фаза
I
А фазе заболевания.
· В качестве оптимального вида лечения ОП в IА фазе рекомендуется
интенсивная консервативная терапия.
Уровень убедительности рекомендации «
A».
Комментарии:
Хирургическое вмешательство в виде лапаротомии показано лишь при развитии осложнений хирургического профиля, которые невозможно устранить минимально инвазивными технологиями.
I
. Протокол лечения острого панкреатита лёгкой степени.
1) Госпитализация больных ОП лёгкой степени производится в хирургическое отделение.
· Для лечения лёгкого панкреатита рекомендуется
проведение базисного лечебного комплекса:
- голод;
- зондирование и аспирация желудочного содержимого;
- местная гипотермия (холод на живот);
- анальгетики;
- спазмолитики;
- инфузионная терапия в объёме до 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов.
· Базисную терапию целесообразно усиливать ингибиторами панкреатической секреции. Уровень убедительности рекомендации «С».
2) При отсутствии эффекта от проводимой базисной терапии (п.1) в течение 6 часов и наличии хотя бы ещё одного из признаков шкалы экспресс оценки (протокол I.2) следует констатировать средне-тяжёлый (тяжёлый) панкреатит.
· При средне-тяжелом (тяжелом) панкреатите лечение больного рекомендуется
проводить в отделение реанимации и интенсивной терапии в соответствии с протоколами III, IV. Уровень убедительности рекомендации «С».
II
. Протокол интенсивной терапии острого панкреатита средней степени
Основной вид лечения - консервативная терапия. Приведенный выше базисный лечебный комплекс при средне-тяжёлом ОП рекомендуется
дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 24 часа от начала заболевания). При поступлении больных ОП средней степени необходимо госпитализировать в отделение реанимации и интенсивной терапии (ОРИТ). Для исключения диагностических ошибок дежурной службой больных ОП средней тяжести целесообразно наблюдать в течение суток в условиях ОРИТ. При отсутствии явлений органной недостаточности и прогрессирования заболевания в течение суток больных ОП средней степени можно перевести в хирургическое отделение. При условии появления у больных ОП средней тяжести, находящихся в хирургическом отделении, признаков органной дисфункции или недостаточности, что свидетельствует о прогрессирования заболевания - гипотонии (АД<100мм.рт.ст.), дыхательной недостаточности (ЧД>30 в 1 минуту), делирия и др. (см. протокол I.2, I.3), - последних необходимо перевести в ОРИТ.
Уровень убедительности рекомендации «С».
Специализированное лечение:
· Рекомендуется
применение ингибиторов секреции поджелудочной железы (оптимальный срок - первые трое суток заболевания). Уровень убедительности рекомендации «
D
».
· Рекомендуется
активная реологическая терапия. Уровень убедительности рекомендации «
D
».
· Рекомендуется
инфузионная терапия в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела с форсированием диуреза при наличии органной дисфункции (при отсутствии противопоказаний). Уровень убедительности рекомендации «С».
· Рекомендуется
антиоксидантная и антигипоксантная терапия. Уровень убедительности рекомендации «
D
».
· Рекомендуется
эвакуация токсических экссудатов по показаниям (см. стандарт V). При ферментативном перитоните - санационная лапароскопия. Допустимо выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза. Уровень убедительности рекомендации «
D
».
· Не рекомендуется
применение антибиотиков с профилактической целью. Уровень убедительности рекомендации «В».
III
. Протокол интенсивной терапии острого панкреатита тяжёлой степени
Основной вид лечения - интенсивная терапия. Приведенный выше базисный лечебный комплекс при тяжёлом ОП является недостаточно эффективным, рекомендуется
его дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 12 часов от начала заболевания). При поступлении больные ОП тяжёлой степени должны быть госпитализированы в отделение реанимации и интенсивной терапии. Лечебно-диагностический комплекс для больных ОП тяжёлой степени необходимо проводить в условиях ОРИТ, после купирования явлений органной недостаточности и стабилизации состояния (купирование делирия, расстройств гемодинамики, дыхательной деятельности и др.) возможен перевод пациентов в хирургическое отделение. Уровень убедительности рекомендации «С».
Специализированное лечени
e
:
К протоколу II и III прибавляются:
· Рекомендуется
применение экстакорпоральныех методов детоксикации:
- а) плазмаферез;
- б) гемофильтрация
Уровень убедительности рекомендации «
D».
· Рекомендуется
назогастральное зондирование для декомпрессии и, при возможности, назогастроинтестинальное зондирование - для ранней энтеральной поддержки. Уровень убедительности рекомендации «
D».
· Рекомендуется
коррекция гиповолемических нарушений. Уровень убедительности рекомендации «С».
· Рекомендуется
выполнение эпидуральной блокады. Уровень убедительности рекомендации «
D».
· Не рекомендуется
применение антибиотиков с профилактической целью в первые трое суток заболевания. Уровень убедительности рекомендации «С».
· Рекомендуется
назначение дезагрегантной антитромботической терапии. Уровень убедительности рекомендации «
D».
Протокол лечения острого панкреатита в
I
В фазе заболевания, т.е. лечения перипанкреатического инфильтрата
У подавляющего большинства пациентов лечение перипанкреатического инфильтрата является консервативным. Лапаротомия на второй неделе ОП выполняется только при осложнениях хирургического профиля (деструктивный холецистит, желудочно-кишечное кровотечение, острая кишечная непроходимость и др.), которые невозможно устранить минимально инвазивными технологиями.
Состав лечебного комплекса
:
· Рекомендуется
продолжение базисной инфузионно-трансфузионной терапии, направленной на восполнение водно-электролитных, энергетических и белковых потерь по показаниям. Уровень убедительности рекомендации «С».
· Рекомендуется
лечебное питание: стол № 5 при средне-тяжёлом ОП; нутриционная поддержка (пероральная, энтеральная или парентеральная) при тяжёлом ОП. Уровень убедительности рекомендации «С».
· Рекомендуется
системная антибиотикопрофилактика (цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом, препараты резерва - карбапенемы). Уровень убедительности рекомендации «С».
· Рекомендуется
иммунотерапия (желательна коррекция клеточного и гуморального иммунитета). Уровень убедительности рекомендации «
D
».
Поздняя ( II ) фаза (секвестрации)
Протокол лечения острого панкреатита в фазе асептической секвестрации, т.е. лечения псевдокисты поджелудочной железы
· Не рекомендуется
оперировать псевдокисты поджелудочной железы небольшого размера (менее 5см). Уровень убедительности рекомендации «С».
Комментарии:
Псевдокисты поджелудочной железы небольшого размера (менее 5см) подлежат динамическому наблюдению хирурга.
· Псевдокисты поджелудочной железы большого размера (более 5см) рекомендуется
оперировать в плановом порядке при отсутствии осложнений. Уровень убедительности рекомендации «С».
Комментарии:
Операцией выбора незрелой (несформировавшейся) псевдокисты (менее 6мес) является наружное дренирование. Зрелая (сформировавшаяся) псевдокиста (более 6мес) подлежит оперативному лечению в плановом порядке.
Осложнения псевдокисты поджелудочной железы:
1. Инфицирование.
2. Кровотечение в полость кисты.
3. Перфорация кисты с прорывом в свободную брюшную полость с развитием перитонита.
4. Сдавление соседних органов с развитием механической желтухи, стеноза желудка, кишечной непроходимости и др.
Хирургическое лечение
Ранняя ( I ) фаза
Протоколы лечения острого панкреатита в
I
А фазе заболевания
Протокол лапароскопической операции
· Выполнение лапароскопии рекомендуется
:
- пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости. Уровень убедительности рекомендации «С».
;
- при необходимости дифференциальной диагностики с другими заболеваниями органов брюшной полости. Уровень убедительности рекомендации «
C
».
Комментарии:
Задачи лапароскопической операции могут быть диагностическими, прогностическими и лечебными.
· Рекомендуется
выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза. Уровень убедительности рекомендации «С».
Задачи лапароскопической операции:
а) подтверждение диагноза острого панкреатита (и, соответственно, исключение других заболеваний брюшной полости, прежде всего острой хирургической патологии - мезентериального тромбоза и др.); к признакам ОП относятся:
- наличие отёка корня брыжейки поперечной ободочной кишки;
- наличие выпота с высокой активностью амилазы (в 2-3 раза превышающей активность амилазы крови);
- наличие стеатонекрозов;
б) выявление признаков тяжёлого панкреатита:
- геморрагический характер ферментативного выпота (розовый, малиновый, вишнёвый, коричневый);
- распространённые очаги стеатонекрозов;
- обширное геморрагическое пропитывание забрюшинной клетчатки, выходящее за пределы зоны поджелудочной железы;
Верификация серозного («стекловидного») отёка в первые часы заболевания (особенно на фоне тяжёлого общего состояния пациента) не исключает наличие тяжёлого панкреатита, так как при лапароскопии в ранние сроки признаки тяжёлого панкреатита могут не выявляться, т.е. заболевание в дальнейшем может прогрессировать.
в) лечебные задачи:
· удаление перитонеального экссудата и дренирование брюшной полости.
Поздняя ( II ) фаза (секвестрации)
Протокол лечения острого панкреатита в фазе септической секвестрации, т.е. лечения гнойных осложнений
· При гнойных осложнениях ОП рекомендуется
хирургическое вмешательство, целью которого является санация поражённой забрюшинной клетчатки. Уровень убедительности рекомендации «А»
Комментарии:
Вмешательство включает раскрытие, санацию и дренирование поражённой забрюшинной клетчатки. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной, и достигается как минимально инвазивными, так и традиционными методами.
· При решении вопроса о первичном дренировании абсцесса поджелудочной железы или гнойно-некротического парапанкреатита рекомендуется
отдавать предпочтение минимально инвазивным вмешательствам (дренирование под УЗ-наведением, ретроперитонеоскопия, минилапаротомия с помощью набора «Мини-ассистент» и др.). Уровень убедительности рекомендации «В».
Комментарии:
При неэффективности минимально инвазивного дренирования операцией выбора является санационная лапаротомия с некрсеквестрэктомией. Дренирование предпочтительно осуществлять внебрюшинными доступами. Оптимальными сроками выполнения первой санационной лапаротомии с некрсеквестрэктомией являются 4-5 недели заболевания. При развитии осложнений, которые невозможно купировать с помощью минимально инвазивных вмешательств, необходимо выполнять открытую операцию, в том числе из мини-доступа.
После операции у большинства больных формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2-4 месяца.
· При стойком панкреатическом свище, не закрывающимся более чем за 6 месяцев, рекомендуется
оперативное лечение в плановом порядке. Уровень убедительности рекомендации «С».
Комментарии:
как правило, панкреатический свищ в данном случае связан с крупными протоками поджелудочной железы.
В послеоперационном периоде показана комплексная терапия:
· Рекомендуется
парентеральная или энтеральная нутриционная поддержка (через зонд, заведенный в тонкую кишку за связку Трейтца) при невозможности перорального питания. Уровень убедительности рекомендации «В».
· Рекомендуется
системная антибиотикотерапия в сочетании с профилактикой дисбактериоза и других осложнений. Уровень убедительности рекомендации «
B
».
Комментарии:
Выбор антибактериального препарата зависит от чувствительности выделенных микроорганизмов
.
· Рекомендуется
Имунокоррекция, варианты которой определяются индивидуально в зависимости от клинико-лабораторных показателей. Уровень убедительности рекомендации «
D
».
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендации |
| 1 | Выполнен осмотр врачом-хирургом не позднее 1 часа от момента поступления в стационар | С | 2+ |
| 2 | Выполнение МСКТА (МРТ) для определения панкреонекроза | В | 1+ |
| 3 | Госпитализация больного в ОРИТ при выявлении органной недостаточности | В | 1+ |
| 4 | Применение консервативной терапии, как оптимального вида лечения в ранней (I) фазе заболевания | А | 1++ |
| 5 | Применение в IА фазе заболевания лапароскопии, чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза при наличии перитонеального синдрома или для дифференциальной диагностики с другими заболеваниями | С | 2++ |
| 6 | Применение хирургического вмешательства при развитии гнойных осложнений в поздней (II) фазе заболевания (минимально инвазивного или традиционной лапаротомии) | А | 1++ |
| 7 | Применение минимально инвазивных вмешательств (дренирование под УЗ-наведением, ретроперитонеоскопия, минилапаротомия с помощью набора «Мини-ассистент» и др.) при решении вопроса о первичном дренировании абсцесса поджелудочной железы или гнойно-некротического парапанкреатита | В | 2++ |
| 8 | Выполнено исследование выпота из брюшной полости с определением уровня амилазы в IА фазе заболевания | С | 2+ |
| 9 | Выполнено бактериологическое исследование содержимого, полученного при тонкоигольной пункции или после выполнения санирующей операции | В | 1+ |
| 10 |
Выполнена оценка тяжести ОП по шкале SOFA более 2 баллов или признаков органной недостаточности: · почечная недостаточность: креатинин >171 μ mol/L (>2.0 mg/dL) < 300 mmHg (<40 kPa). |
В | 1+ |
| 11 | Установление диагноза «острый панкреатит» не позднее 1часа после получения данных УЗИ и ферментов крови | В | 1+ |
Информация
Источники и литература
- Клинические рекомендации Российского общества хирургов
- 1. Bradley E.L. 3rd. A clinically based classification system for acute pancreatitis. Summary of the international symposium on acute pancreatitis, Atlanta, 1992// Arch. Surg. – Vol. 128, 1993; Р. 586-590. 2. Толстой А.Д., Сопия Р.А., Краснорогов В.Б., Вашетко Р.В., Гольцов В.Р., Андреев М.И. Деструктивный панкреатит и парапанкреатит. - С-Пб., «Гиппократ», 1999, - 128 с. 3. Uhl W., Warshaw A., Imrie C. IAP guidelines for the surgical management of acute pancreatitis // Pancreatology. 2002. Vol. 2. P. 565–573. 4. Багненко С.Ф., Толстой А.Д., Красногоров В.Б. и др. Острый панкреатит (Протоколы диагностики и лечения) // Анналы хирургической гепатологии. – 2006, Т.11, №1. – С. 60 – 66 5. Banks P.A., Freeman M.L. Practice Guidelines in Acute Pancreatitis // Am J Gastroenterol 2006;101:2379–2400. 6. Савельев В.С., Филимонов М.И., Бурневич С.З. Острый панкреатит. / Национальное руководство по хирургии. – 2009, т.2. – с. 196 – 229. 7. Dellinger E.P., Forsmark C.E., Layer P., Levy P., Maravi-Poma E., Petrov M.S., Shimosegawa T., Siriwardena A.K., Uomo G.,Whitcomb D.C., Windsor J.A. Determinant_based classification of acute pancreatitis severity: an international multidisciplinary consultation. Ann. Surg. 2012; 256 (6): 875–880. 8. Banks P.A., Bollen T.L., Dervenis C., Gooszen H.G., Johnson C.D., Sarr M.G., Tsiotos G.G., Vege S.S. Acute Pancreatitis Classification Working Group. Classification of acute pancreatitis 2012: revision of the Atlanta classification and definitions by international consensus. Gut. 2013; 62 (1): 102–111. 9. Толстой А.Д. Парапанкреатит (этиология, патогенез, диагностика, лечение). / А.Д. Толстой, В.П. Панов, В.Б. Краснорогов и др. // – СПб., 2003. – 256 с. 10. Кубышкин, В.А. Острый панкреатит // Тихоокеанский медицинский журнал. – 2009., № 2. – С. 48-52. 11. Багненко С.Ф. Хирургическая панкреатология / Багненко С.Ф., Курыгин А.А., Синенченко Г.И. – СПб.: Речь, 2009. – 608с. 12. Ермолов А.С., Иванов П.А., Благовестнов Д.А. и др. Диагностика и лечение острого панкреатита. – М., «ВИДР», 2013. – 382с. 13. IAP/APA evidence-based guidelines for the management of acute pancreatitis. Working Group IAP/APA (International Association of Pancreatology /American Pancreatic Association) Acute Pancreatitis Guidelines // Pancreatology - №13,2013; Р. 1- 15. 14. Затевахин И.И., Цициашвили М.Ш., Будурова М.Д., Алтунин А.И. Панкреонекроз. – М., 2007 – 223с. 15. Прудков М.И. Клинические рекомендации по оказанию медицинской помощи населению Уральского Федерального округа. – Екатеринбург, 2013. – С. 23 – 29. 16. Протоколы обследования и лечения больных острым панкреатитом. Методические рекомендации под редакцией Ю.Л. Шевченко. – М., 2010 – 21с. 17. Дибиров М.Д., Юанов А.А. Панкреонекроз. Протокол диагностики и лечения. Учебно-методическое пособие. – Москва, 2012. – 366с. 18. Полушин Ю.С., Суховецкий А.В., Сурков М.В., Пащенко О.В., Широков Д.М. Острый послеоперационный панкреатит. – СПб.: Фолиант, 2003. – 160 с. 19. Савельев В.С., Гельфанд Б.Р., Филимонов М.И. и др. Деструктивный панкреатит. Доказательные методы диагностики и лечения. Методические рекомендации. – М., 2008. – 11с. 20. Дюжева Т.Г., Джус Е.В., Рамишвили В.Ш., Шефер А.В., Платонова Л.В., Гальперин Э.И. Ранние КТ-признаки прогнозирования различных форм парапанкреонекроза. // Анналы хирургической гепатологии. – 2009., Т. 14. № 4. – С. 54-63. 21. Дюжева Т.Г.,Джус Е.В., Шефер А.В., Ахаладзе Г.Г.,Чевокин А.Ю., Котовский А.Е., Платонова Л.В., Гальперин Э.И. Конфигурация некроза поджелудочной железы и дифференцированное лечение острого панкреатита. // Анналы хирургической гепатологии. – 2013., Т.18, №1. – С. 92-102. 22. Дюжева Т.Г., Терновой С.К., Джус Е.В., Шефер А.В., Гальперин Э.И. Мультиспиральная компьютерная томография в диагностике острого панкреатита и локальных парапанкреатических осложнений. // Медицинская визуализация. – 2011., № 4. – С. 137-139. 23. Ruedi F. Thoeni. The Revised Atlanta Classification of Acute Pancreatitis: Its Importancefor the Radiologist and Its Effecton Treatment. Radiology. 2012. V. 262.№3.P.751-763. 24. Багненко С.Ф., Савелло В.Е., Гольцов В.Р. Лучевая диагностика заболеваний поджелудочной железы: панкреатит острый / Лучевая диагностика и терапия в гастроэнтерологии: национальное руководство (гл. ред. тома Г.Г.Кармазановский). – М.: ГЭОТАР-Медиа, 2014. – С. 349-365. 25. Данилов М.В. Панкреатит: основные принципы диагностики и лечения. // РМЖ. – 2001. – Т. 9 – С.13 – 14. 26. Beger H.G. Severe acute pancreatitis: Clinical course and management / Beger H.G., Rau B.M. // World J Gastroenterol. 2007;13(38): Р. 5043-5051 27. Freeman M.L., Werner J., van Santvoort H.C., Baron T.H.,Besselink M.G., Windsor J.A., Horvath K.D., van Sonnenberg E.,Bollen T.L., Vege S.S. Interventions for Necrotizing Pancreatiti. Summary of Multidisciplinary Consensus Conference. Pancreas. 2012; 41 (8): 1176–1194. 28. Савельев В.С., Филимонов М.И., Бурневич С.З. Панкреонекрозы. – М., МИА, 2008 – 264с. 29. Гольцов В.Р., Савелло В.Е., Бакунов А.М. и др. Гнойно-некротический парапанкреатит: эволюция взглядов на тактику лечения // Анналы хирургической гепатологии – 2015, Т. 20, №3 – С. 75-83. 30. Андреев А.В., Ившин В.Г., Гольцов В.Р. Лечение инфицированного панкреонекроза с помощью миниинвазивных вмешательств // Анналы хирургической гепатологии. – 2015, Т. 20, №3 – С. 110-116. 31. Шабунин А.В., Лукин А.Ю., Шиков Д.В. Оптимальное лечение острого панкреатита в зависимости от «модели» панкреонекроза. Анналы хирургической гепатологии. 2013. Т. 18. 3. С. 70-78. 32. Ившин В.Г., Ившин М.В. Чрескожное лечение больных с панкреонекрозом и распространённым парапанкреатитом. – Тула: Гриф и К, 2013. – 128с.
Информация
Ключевые слова
. Острый панкреатит
. острый алкогольно-алиментарный панкреатит
. острый билиарный панкреатит
. острый травматический панкреатит
. отёчный панкреатит
. некротический панкреатит
. панкреонекроз
. стерильный панкреонекроз
. инфицированный панкреонекроз
. перипанкреатический инфильтрат
. псевдокиста поджелудочной железы
Список сокращений
АД - артериальное давление
БДС - большой дуоденальный сосочек
БДУ - без дополнительного уточнения
БТ - базисная терапия
ГНПП - гнойно-некротический парапанкреатит
ГО - гнойные осложнения
ДН - дыхательная недостаточность
ДПК - двенадцатиперстная кишка
Д-5 - диета № 5
КТ - компьютерная томография
ЛОП - лёгкий острый панкреатит
МСКТА - мультиспиральная компьютерно-томографическая ангиография
МРТ - магниторезонансная томография
ОН - органная недостаточность
ОП - острый панкреатит
ОРИТ - отделение реанимации и интенсивной терапии
ПА - панкреатический абсцесс
ПЖ - поджелудочная железа
ПИ - перипанкреатический инфильтрат
ПКПЖ - псевдокиста поджелудочной железы
ПН - почечная недостаточность
ПОН - полиорганная недостаточность
СОП - острый панкреатит средней степени
СОЭ - скорость оседания эритроцитов
ССВО - синдром системного воспалительного ответа
ССВР - синдром системной воспалительной реакции
ССН - сердечно-сосудистая недостаточность
ТОП - тяжёлый острый панкреатит
УЗИ - ультразвуковое исследование
ФГДС - фиброгастродуоденоскопия
Х/О - хирургическое отделение
ЧГО - частота гнойных осложнений
ЧД - частота дыхания
ЭПСТ - эндоскопическая папиллосфинктеротомия
ЭРХПГ-эндоскопическая ретроградная холангиопанкреатография
Термины и определения
Гнойные осложнения
(панкреатический абсцесс или гнойно-некротический парапанкреатит) определяются при наличии минимум одного из следующих признаков:
- пузырьки воздуха в зоне панкреонекроза, выявленные при компьютерной томографии;
- положительный бакпосев аспирата, полученного при тонкоигольной пункции;
- положительный бакпосев отделяемого, полученного при санирующей операции.
Инфицированный панкреонекроз (« infected pancreatic necrosis») - бактериально обсемененный некроз ткани поджелудочной железы и забрюшинной клетчатки с гнойным их расплавлением и секвестрацией. Инфицированный панкреонекроз, не имеющий отграничения от здоровых тканей называется гнойно-некротический парапанкреатит. Инфицированный панкреонекроз, имеющий отграничение от здоровых тканей, следует расценивать, как панкреатический абсцесс .
Некротический панкреатит (п анкреонекроз, « p ancreatic n ecrosis») - диффузные или очаговые зоны нежизнеспособной паренхимы под-желудочной железы, которые, как правило, сочетаются с некрозом забрюшинной жировой клетчатки.
Органная недостаточность («
o
rgan failure»)
- определяется по наихудшему показателю одной из 3 систем органов (сердечно-сосудистой, почечной и дыхательной) за 24-часовой период без предшествующей органной дисфункции. Опре-деление производится по соответствующим показателям шкалы SOFA (Sepsis-related Organ Failure Assessment): превышение порога в 2 балла является основанием для диагностирова-ния органной недостаточности:
· сердечно-сосудистая недостаточность: необходимость инотропных препаратов
· почечная недостаточность: креатинин >171 μ
mol/L (>2.0 mg/dL)
· дыхательная недостаточность: Pa02/Fi02 < 300 mmHg (<40 kPa).
Отёчный панкреатит (« i nterstitial oedematous pancreatitis») - характеризуется диффузным (или иногда локальным) увели-чением поджелудочной железы из-за воспалительного отека.
Перипанкреатический инфильтрат (« a cute f luid сollection», «аcute necrotic collection») - это экссудативно-пролиферативный воспалительный процесс в поджелудочной железе и окружающих тканях, который сопровождается острым скоплением жидкости (с панкреонекрозом или без панкреонекроза), располагающейся внутри или около поджелудочной железы и не имеющей стенок из грануляционной или фиброзной ткани. Возникает в IB фазе острого панкреатита, имеет следующие исходы: полное разрешение и рассасывание (чаще к 4-ой неделе заболевания), образование псевдокисты поджелудочной железы, развитие гнойных осложнений.
Персистирующая органная недостаточность (« p ersistent organ failure») - недостаточность одной органной сис-темы в течение 48 часов или более.
Полиорганная недостаточность (« multiple organ failure») - недостаточность двух и более органных систем.
Псевдокиста поджелудочной железы (« a cute p seudocyst») - это скопление жидкости (с секвестрами или без сек-вестров), отграниченное фиброзной или грануляционной тканью, возникающее после присту-па острого панкреатита. Возникает в сроки после 4-х недель от начала заболевания, в фазе асептической секвестрации некротического панкреатита. Как правило, является исходом инфильтрата. Содержимое кисты может быть асептическим и инфицированным. Бактериальная контаминация содержимого кисты часто не имеет клинического проявления, но вероятность её инфицирования всегда выше при наличии секвестров. Инфицированную кисту более корректно называть панкреатическим абсцессом.
Стерильный панкреонекроз (« s terile pancreatic necrosis») - панкреонекроз, который не содержит патогенной микрофлоры и не сопровождается развитием гнойных осложнений.
Транзиторная органная недостаточность (« t ransient organ failure») -недостаточность одной органной системы в течение менее 48 часов.
Приложение А1. Состав рабочей группы
1. академик РАН, профессор Кубышкин Валерий Алексеевич
(Москва)
2. академик РАН, профессор Затевахин Игорь Иванович
(Москва),
3. академик РАН, профессор Багненко Сергей Фёдорович
(Санкт-Петербург)
4. доктор медицинских наук, профессор Благовестнов Дмитрий Алексеевич
(Москва),
5. доктор медицинских наук, профессор Вишневский Владимир Александрович
(Москва),
6. доктор медицинских наук, профессор Гальперин Эдуард Израилевич
(Москва),
7. академик РАН, профессор Гельфанд Борис Романович
(Москва),
8. доктор медицинских наук, профессор Гольцов Валерий Ремирович
(Санкт-Петербург)
9. доктор медицинских наук, профессор Данилов Михаил Викторович
(Москва),
10. доктор медицинских наук, профессор Дибиров Магомед Дибирович
(Москва),
11. доктор медицинских наук, профессор Дюжева Татьяна Геннадьевна
(Москва),
12. доктор медицинских наук, профессор Ившин Владислав Геннадьевич
(Тула),
13. доктор медицинских наук, профессор Королёв Михаил Павлович
(Санкт-Петербург),
14. академик РАМН, профессор Майстренко Николай Анатольевич
(Санкт-Петербург),
15. член-корреспондент РАН, профессор Полушин Юрий Сергеевич
(Санкт-Петербург),
16. доктор медицинских наук, профессор Прудков Михаил Иосифович
(Екатеринбург),
17. доктор медицинских наук, профессор Филимонов Михаил Иванович
(Москва),
18. доктор медицинских наук, профессор Цициашвили Михаил Шалвович
(Москва),
19. доктор медицинских наук, профессор Шабунин Алексей Васильевич
(Москва).
Ни у кого из членов рабочей группы при разработке настоящих клинических рекомендаций не возникло конфликта интересов, а именно персональной заинтересованности в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое повлияло бы или могло повлиять на надлежащее исполнение ими профессиональных обязанностей.
Приложение А2. Методология разработки клинических рекомендаций
Разработка данных клинических рекомендаций включала три этапа. На первом подготовительном этапе группе учёных из разных регионов страны (Москва, Санкт-Петербург, Екатеринбург, Самара), которые уже работали по региональным протоколам оказания медицинской помощи при ОП, было предложено разработать проект клинических рекомендаций. В результате предварительного интерактивного обсуждения было решено взять за основу «Протоколы диагностики и лечения острого панкреатита», разработанные в Санкт-Петербурге. Для более детального обсуждения данного варианта клинических рекомендаций 30 октября 2014г. в Санкт-Петербурге было организовано проведение Круглого Стола и совместного заседания Российского Общества Хирургов и Ассоциации гепатопанкреатобилиарных хирургов стран СНГ. В состав экспертной группы по обсуждению клинических рекомендаций по острому панкреатиту были включены ведущие специалисты страны по данному вопросу. В период проведения Круглого Стола была организована on-line трансляция заседания в интернете. После принятия проекта клинических рекомендаций за основу в течение двух месяцев с помощью интерактивного обсуждения экспертная группа отредактировала принятый документ. На втором этапе - свободного обсуждения в интернете - последняя редакция клинических рекомендаций была опубликована на сайте Российского Общества Хирургов и находилась там в течение года. На третьем этапе - утверждения - клинические рекомендации по острому панкреатиту были публично одобрены на XII Съезде хирургов России в Ростове-на-Дону 8 октября 2015г, который был проведен Российским Обществом Хирургов.
Целевая аудитория данных клинических рекомендаций:
· Специалисты по специальности «Хирургия»
· Таблица П1. Уровни достоверности доказательств
· Таблица П2. Уровень убедительности рекомендации
· Порядок обновления клинических рекомендаций - 1 раз в 5 лет
Таблица П1. Уровни достоверности доказательств
| Уровни доказательств | Описание | Уровни доказательств |
|---|---|---|
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок | 1++ |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок | 1+ |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок | 1- |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи | 2++ |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи | 2+ |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи | 2- |
| 3 | Не аналитические исследования (например: описания случаев, серий случаев) | 3 |
| 4 | Мнения экспертов | 4 |
| Сила | Описание |
| А | По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 2++ |
| D | Доказательства уровня 3 или 4 или экстраполированные доказательства из исследований, оцененных, как 2+ |
ПриложениеА3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:1. Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н "Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю "хирургия";
2. Приказ Минздрава России от 15 июля 2016 г. N 520н "Об утверждении критериев оценки качества медицинской помощи"
Приложение Б. Алгоритм ведения пациента
ОСТРЫЙ ПАНКРЕАТИТ


Приложение Г1
Шкала SOFA
| Показатели | Оценка | ||||
| 0 | 1 | 3 | 4 | 5 | |
| PaO2/FiO2 | >400 | 300-399 | 200-299 | 100-199 | <100 |
| Количество тромбоцитов в мл | >150000 | 100000-149000 | 50000 - 99999 | 20000-49999 | <20000 |
| Билирубин сыворотки | <20 | 20-32 | 33-101 | 102-204 | >204 |
| Среднее артериальное давление | >70 мм рт. ст. | <70 мм рт. ст. без использования вазопрессоров | Использование любой дозы добутамина. Допамин < 5 мкг/кг в минуту | Допамин 5-15 мкг/кг в минуту. Адреналин < 0.1 мкг/кг в минуту. Норадреналин < 0.1 мкг/кг в минуту. | Допамин > 15 мкг/кг в минуту. Адреналин > 0.1 мкг/кг в минуту. Норадреналин > 0.1 мкг/кг в минуту. |
| Оценка тяжести комы по Глазго | 15 | 13-14 | 10-12 | 6-9 | 3-5 |
| Креатинин сыворотки или диурез | Креатинин сыворотки < 100 мкмоль/л | Креатинин сыворотки 100 - 170 мкмоль/л | Креатинин сыворотки 171 - 299 мкмоль/л | Креатинин сыворотки 300 - 400 мкмоль/л. Суточный диурез 200 - 499 мл | Креатинин сыворотки > 440 мкмоль/л. Суточный диурез < 200 мл |
Пояснения по применению шкалы SOFA:
1. PaO2 в мм. рт. ст. FiO2 от 0.21 до 1.00.
2. Адренергические средства применялись хотя бы 1 час. Дозировка - в мкг/кг в минуту.
3. 0 - наиболее оптимальный параметр, 4 - наиболее аномальный параметр.
4. Информация должна собираться и оцениваться 1 раз в сутки в течение всего времени нахождения пациента в отделении интенсивной терапии.
5. Среднее (системное) артериальное давление рассчитывается по формуле: САД = (АДсист + АДдиаст) / 3.
6. SOFA индекс равен сумме всех шести показателей.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Хронический панкреатит с внешнесекреторной недостаточностью развивается при длительном воспалительном процессе в поджелудочной железе (свыше 10 лет). В результате замещения паренхимы соединительной тканью, орган теряет возможность выполнять в полной мере инкреторную и внешнесекреторную функцию.
Заболевание является очень серьезным, поскольку приводит к частичной либо полной утрате поджелудочной железы.
Главными симптомами патологии являются диспепсические расстройства, абдоминальные боли, приступы тошноты, бледность кожи, тахикардия, одышка, снижение трудоспособности и постоянная усталость.
Главный признак воспаления поджелудочной и нарушения ее функции – наличие в кале непереваренных частиц еды и примесь жира. Основу диагностики составляет исследование каловых масс. Составляющими эффективной терапии являются специальное питание, прием ферментативных средств и блокаторов протонового насоса.
Общие сведения о хроническом панкреатите
За последние 30 лет количество больных, страдающих панкреатитом, увеличилось более чем в 2 раза. Данное явление объясняется злоупотреблением алкоголя, желчнокаменной болезнью, малоактивным образом жизни, а также регулярным приемом жирной и жареной пищи. Медики отмечают, что панкреатит «помолодел»: теперь патология в среднем диагностируется в возрасте 39 лет, когда раньше средний возраст составлял 50 лет.
Поджелудочная железа является внешнесекреторным и внутрисекреторным органом. Внешняя секреция заключается в производстве панкреатического сока, а внутренняя – в выработке гормонов.
Панкреатит возникает при активизации пищеварительных ферментов в самой железе. В итоге орган начинает «самоперевариваться». Хронический панкреатит (ХП) – одна из форм заболеваний, для которого характерны дистрофические изменения поджелудочной железы. При постоянном прогрессировании патологии наблюдается фиброз, исчезновение или сморщивание ацинусов (структурных единиц поджелудочной), изменение структуры протоков, образование конкрементов в паренхиме.
Согласно МКБ-10 выделяют ХП алкогольной этиологии и прочие. Согласно другим классификациям существует билиарнозависимый, паренхиматозно-фиброзный и обструктивный ХП.
В отличие от острой, хроническая форма заболевания имеет слабо выраженную клиническую картину либо протекает вместе с сопутствующими болезнями, например, язвами желудка и 12-перстной кишки, хроническим холециститом, дискинезией желчевыводящих путей и т.д.
Жалобы больного, страдающего хроническим панкреатитом, могут быть связаны с:
- ноющими болями в правом подреберье;
- повышенным газообразованием;
- приступами тошноты и ощущением горечи;
- диспепсическим расстройством.
Нередко из-за нарушений правил диетотерапии на фоне хронического панкреатита появляется острый, при котором показано полное воздержание от пищи. Это заболевание неизлечимо, поэтому требует постоянного контроля и приема медикаментозных препаратов.
Большинство специалистов выделяет два этапа течения хронического панкреатита/
І этап (первые 10 лет) – чередующиеся обострения и ремиссия, диспепсические расстройства не выражены, ощущаются боли в области эпигастрии/
II этап (более 10 лет) – стихание болевого синдрома, усиление диспепсического расстройства.
Именно на втором этапе развивается хронический панкреатит с экскреторной недостаточностью, для которого свойственно существенное поражение поджелудочной железы.
Причины внешнесекреторной недостаточности
Уровень сахара
Процесс «самопереваривания» приводит к дистрофическим изменениям паренхимы и нарушению оттока панкреатического сока. На фоне данных процессов секреторная, или железистая, ткань поджелудочной замещается рубцовой тканью. В итоге данные участки органа не могут выполнять внешнесекреторную функцию.
Стоит отметить, что хронический панкреатит – это не единственная причина развития внешнесекреторной недостаточности. Еще одной причиной этого явления может быть муковисцидоз – заболевание аутоиммунного характера, поражающее органы, которые производят биологическую жидкость. К ним относят пищеварительный тракт, дыхательные пути, поджелудочную железу, половые органы, потовые железы, ротовую и носовую полость.
 Хронический панкреатит и муковисцидоз являются первичными механизмами, при которых появляется внешнесекреторная недостаточность. К вторичным механизмам ее развития необходимо отнести патологический процесс, при котором поступление в 12-перстную кишку пищеварительных ферментов не улучшает процесс усвоения пищи.
Хронический панкреатит и муковисцидоз являются первичными механизмами, при которых появляется внешнесекреторная недостаточность. К вторичным механизмам ее развития необходимо отнести патологический процесс, при котором поступление в 12-перстную кишку пищеварительных ферментов не улучшает процесс усвоения пищи.
Это связано с их недостаточной активацией, инактивацией и нарушением сегрегации. Панкреатит с внешнесекреторной недостаточностью, возникающей по вторичным причинам, имеет определенные особенности. В основном течение данного заболевания происходит по следующему «сценарию»:
- На слизистую оболочку тонкого кишечника воздействует множество негативных факторов. Как результат, снижается продуцирование холецистокинина и секретина.
- Данный процесс провоцирует падение интрадуоденального рН ниже отметки 5,5. Это значит, что ферменты поджелудочной железы не будут активированы.
- Происходит нарушение продвижения еды по тонкому кишечнику. Не активированные пищеварительные ферменты начинают смешиваться с частичками поступающей пищи.
- В результате развивается процесс гниения – идеальное условие для патогенных бактерий. К размножению вредной микрофлоры присоединяются различные инфекции. Увеличение количества бактерий приводит к разрушению пищеварительных ферментов.
- Происходит застой панкреатического сока, что сопровождается дефицитом желчи и энтерокиназы.
Как правило, при тотальном удалении поджелудочной железы (гастрэктомии) задействованы как первичные, так и вторичные механизмы.
Классификация и признаки патологии
Внешнесекреторную недостаточность следует классифицировать по нескольким признакам – причины, вызывающие патологию и сопутствующие болезни.
Основными проявлениями недостаточности внешней секреции являются:
- Непереносимость жирных, жареных и копченых продуктов. Если больной съест такую пищу, через некоторое время он почувствует тяжесть в животе. Затем добавляются коликообразные боли. После опорожнения желудка наблюдается кашицеобразный стул – главный симптом панкреатита. В нем можно увидеть примеси слизи (жира) и частицы непереваренной пищи. Частота похода в туалет составляет 3-6 раз в сутки. Жирность испражнений достаточно легко определить: частички кала часто оставляют следы на унитазе, поскольку их тяжело смыть водой.
- Признаки недостатка жирорастворимых витаминов. В результате их дефицита наблюдаются болевые ощущения в костях, они становятся более ломкими. Гиповитаминоз витамина Д приводит к судорогам, витамина К – нарушению свертываемости крови, витамина А – «куриной слепоте» и сухости кожных покровов, витамина Е – снижению либидо, инфекционным болезням.
- Симптомы, связанные с дефицитом панкреатических протеаз. Данные ферменты расщепляют белки. Их недостаток приводит к В12-дефицитной анемии, для которой свойственно снижение трудоспособности, одышка, бледность кожи, тахикардия и быстрое утомление. Вследствие недостаточного количества питательных компонентов наблюдается быстрое уменьшение массы тела.
Данные патологические процессы касаются в основном взрослых людей. В детском возрасте панкреатит с нарушением внешнесекреторной функции развивается крайне редко. Воспаление органа возникает по иным причинам – заболеваниям тонкого кишечника, желчнокаменной болезни, различным травмам абдоминальной области, дуоденальной непроходимости, нарушении развития поджелудочной железы и панкреатических протоков.
Методы диагностики и терапия
Заметив у себя признаки , человеку необходимо обратиться за медицинской помощью.
Утрата драгоценного времени может привести к полному поражению поджелудочной железы и ее удалению.
Наиболее эффективным методом диагностики заболевания является анализ кала. Он помогает определить уровень панкреатической эластазы-1.
Результатами исследования могут быть:
- 200-500 мкг/г – нормальная экзокринная функция;
- 100-200 мкг/г – легкая и средняя степень внешнесекреторной недостаточности;
- Менее 100 мкг/г – тяжелая степень патологии.
Ключевую роль в лечении заболевания играет диета. Среди основных правил специального питания при экзокринной недостаточности необходимо выделить:
- Интервалы приема пищи не должны превышать 4 часа.
- Питаться нужно небольшими порциями по 5-6раз в день.
- Избегать избыточного потребления еды вечером и ночью.
- Исключить из рациона жареную, жирную и копченую пищу.
- Отдавать предпочтение еде растительного происхождения.
- Полностью отказаться от приема спиртных напитков.
Основу рациона составляют углеводсодержащие продукты – овощи, фрукты, злаковые культуры. Они являются источниками пищевых волокон, витаминов, важнейших микро- и макроэлементов. Не рекомендуется потребление таких продуктов, как бобовые, капуста, баклажаны, мучные изделия, так как они увеличивают газообразование в желудке.
Помимо диетотерапии пациенты должны принимать медикаментозные препараты. Основу терапии составляют такие лекарственные средства:
- Пищеварительные ферменты, улучшающие процесс усвоения еды (Мезим, Креон, Панзинорм). Их принимают во время трапезы, дозировка зависит от объема съеденной пищи и ее состава.
- Блокаторы протонового насоса, помогающие переваривать пищу (Ланзопразолол, Эзомепразол, Омепразол). Действие препаратов направлено на создание щелочной реакции в верхних отделах ЖКТ.
В данном случае заниматься самолечением ни в коем случае нельзя. Следуя всем указаниям врача можно добиться положительного терапевтического эффекта. Как результат, пройдут коликообразные боли и диарея, а в каловых массах не будет примеси жира и непереваренных частичек. Время от времени больной проходит повторное обследование. О нормализации пищеварительного процесса свидетельствует снижение содержания жира в кале до 7 г.
О хроническом панкреатите расскажут эксперты в видео в этой статье.
Современная панкреатология является динамично развивающейся отраслью гастроэнтерологии, что закономерно отражается на растущем числе национальных (включая и Россию) согласительных документов (гайдлайнов) по диагностике и лечению хронического панкреатита (ХП), характеризующихся наличием противоречивых или неоднозначных рекомендаций. Для нивелирования подобных несоответствий впервые было принято решение о создании первого Европейского клинического протокола, составленного с соблюдением принципов доказательной медицины и содержащего научно обоснованные рекомендации по ключевым аспектам консервативного и хирургического лечения ХП. Систематические обзоры научной литературы были составлены по предварительно сформулированным клиническим вопросам 12 междисциплинарными экспертными рабочими группами (ЭРГ). Различные ЭРГ рассматривали вопросы этиологии ХП, инструментальной диагностики ХП с помощью методов визуализации, диагностики внешнесекреторной недостаточности поджелудочной железы (ПЖ), хирургического, медикаментозного и эндоскопического лечения ХП, а также вопросы лечения псевдокист ПЖ, панкреатической боли, мальнутриции и питания, панкреатогенного сахарного диабета, оценивали естественное течение болезни и качество жизни при ХП. Освещение основных положений этого консенсуса, более востребованных среди гастроэнтерологов, их анализ и необходимость адаптации к российской клинической практике явились целями написания данной статьи.
Ключевые слова: хронический панкреатит, внешнесекреторная недостаточность поджелудочной железы, диагностика, лечение, препараты панкреатина.
Для цитирования: Бордин Д.С., Кучерявый Ю.А. Ключевые позиции панъевропейских клинических рекомендаций по диагностике и лечению хронического панкреатита в фокусе гастроэнтеролога // РМЖ. 2017. №10. С. 730-737
The key points of the pan-European clinical guidelines for the diagnosis and treatment of chronic pancreatitis in the focus of gastroenterologist
Bordin D.S. 1 , 2 , Kucheryavy Yu.A. 3
1 Moscow Clinical Scientific And Practical Center named after A.S. Loginov
2 Tver State Medical University
3 Moscow State Medical Stomatological University named after A.I. Evdokimov
Modern pancreatology is a dynamically developing branch of gastroenterology, that naturally results in a growing number of national (including Russia) guidelines for the diagnosis and treatment of chronic pancreatitis (CP), characterized by conflicting or ambiguous recommendations. To compensate such inconsistencies there was taken a decision to make the first European clinical protocol, compiled with observance of the principles of the evidence-based medicine and containing scientifically grounded recommendations on key aspects of conservative and surgical treatment of CP. Twelve interdisciplinary expert working groups (EWG) made systematic literature reviews on the pre-formulated clinical questions. Various ERGs considered the CP etiology, CP diagnostics tools using imaging techniques, diagnosis of pancreatic exocrine insufficiency, surgical, medical and endoscopic treatment, as well as issues of treatment of pancreatic pseudocysts, pancreatic pain, malnutrition and nutrition, pancreatogenic diabetes, natural history of disease and quality of life at CP. The aims of writing this article were the coverage of the main provisions of this consensus, which are in demand among gastroenterologists, their analysis and the need to adapt them to Russian clinical practice.
Key words:
chronic pancreatitis, pancreatic exocrine insufficiency, diagnosis, treatment, pancreatin preparations.
For citation:
Bordin D.S., Kucheryavy Yu.A. The key points of the pan-European clinical guidelines for the diagnosis and treatment of chronic pancreatitis in the focus of gastroenterologist // RMJ. 2017. № 10. P. 730–737.
Представлены ключевые позиции панъевропейских клинических рекомендаций по диагностике и лечению хронического панкреатита
Введение
Последние годы ознаменовались переосмыслением наших представлений о хроническом панкреатите (ХП), что обусловлено прорывом в диагностике и открытиями в генетике и патофизиологии болезни. Закономерно обновился и пул рандомизированных клинических исследований (РКИ) у больных ХП. Эта тенденция была подхвачена региональными гастроэнтерологическими и панкреатологическими ассоциациями (включая и Россию) с целью создания большого числа национальных согласительных документов (гайдлайнов) по диагностике и лечению ХП . В основном такие клинические рекомендации близки по своей сути, однако обращают на себя внимание варьирование по количеству положений и подходам к достижению консенсуса, наличие противоречивых или неоднозначных решений. Для нивелирования подобных несоответствий впервые было принято решение о необходимости создания международных клинических рекомендаций по диагностике и лечению ХП. Была создана рабочая группа по «Унификации принципов диагностики и лечения ХП в Европе» (HaPanEU) в сотрудничестве с Объединенной европейской гастроэнтерологической ассоциацией (United European Gastroenterology, UEG), итогом работы которой стал первый Европейский клинический протокол, составленный с соблюдением принципов доказательной медицины, опубликованный в марте 2017 г. . Двенадцать междисциплинарных экспертных рабочих групп (ЭРГ) выполнили систематические обзоры научной литературы с целью получить ответы на 101 предварительно сформулированный клинический вопрос. Так, ЭРГ 1 рассматривала вопросы этиологии ХП, ЭРГ 2 и 3 – вопросы инструментальной диагностики ХП с помощью методов визуализации, ЭРГ 4 – вопросы диагностики внешнесекреторной недостаточности поджелудочной железы (ВНПЖ), ЭРГ 5, 6 и 7 – вопросы хирургического, медикаментозного и эндоскопического лечения ХП соответственно; ЭРГ 8, 9 и 10 – вопросы лечения псевдокист поджелудочной железы (ПЖ), панкреатической боли, мальнутриции и питания, ЭРГ 11 – вопросы панкреатогенного сахарного диабета, ЭРГ 12 – естественное течение болезни и качество жизни при ХП. Рекомендации классифицировались с использованием системы оценки, разработки и изучения рекомендаций, а ответы оценивались всей ЭРГ по дельфийскому методу в режиме онлайн. ЭРГ представили свои рекомендации в рамках ежегодной встречи Объединенной европейской гастроэнтерологической ассоциации в 2015 г. На этой однодневной интерактивной конференции были высказаны соответствующие комментарии и замечания, а каждая рекомендация была согласована путем подсчета голосов в ходе пленарного голосования (Управление тестирования и оценки). После заключительного раунда поправок, выполненных на основе этих замечаний, был составлен проект документа, который далее отсылался внешним рецензентам. В ходе подсчета голосов 70% были классифицированы как «сильные», а пленарное голосование выявило «высокую согласованность» по 99 (98%) рекомендациям. Таким образом, предложенный клинический протокол HaPanEU / Объединенной европейской гастроэнтерологической ассоциации 2016 г. содержит научно обоснованные рекомендации по ключевым аспектам консервативного и хирургического лечения ХП, составленные на основе современных научных данных, что диктует необходимость их анализа и адаптации к российской клинической практике. Именно этой цели и посвящена настоящая статья, созданная для помощи в работе практикующим врачам. Поскольку невозможно в одной статье отразить всю информацию, проработанную и доложенную ЭРГ, ниже рассмотрены те вопросы и утверждения, которые наиболее актуальны в работе гастроэнтеролога, терапевта, врача общей практики. Для каждого клинического вопроса были предложены критерии доказательности и применимости научных данных:1. Рекомендация: степень убедительности рекомендации по системе GRADE (1 – высокий, 2 – низкий).
2. Качество доказательной базы (А – высокое, B – среднее, C– низкое).
3. Уровень согласованности решения (высокий/низкий) в ходе пленарного голосования.
Этиология ХП (ЭРГ 1)
Вопрос 1-1. Что необходимо сделать для определения этиологии ХП у взрослых пациентов?Утверждение 1-1. У пациентов с ХП необходимо собрать полный и подробный анамнез, выполнить лабораторные анализы и визуализирующие исследования (GRADE 2C, высокая согласованность).
Комментарии . ХП – воспалительное заболевание ПЖ с, как правило, длительным анамнезом, которое приводит к замещению собственной ткани железы фиброзной тканью, развитием эндокринной и/или экзокринной недостаточности ПЖ. У пациентов с ХП повышен риск развития рака ПЖ. Наиболее распространенным фактором риска ХП является злоупотребление алкоголем, причем риск возрастает экспоненциально, и конкретный вид потребляемого алкоголя не имеет значения. Количество и продолжительность потребления алкоголя, необходимые для развития ХП, пока однозначно не установлены. Некоторые авторы говорят о потреблении алкоголя на уровне не менее 80 г/сут в течение как минимум 6 лет. Курение является независимым фактором риска ХП и приводит к прогрессированию ХП, поэтому всем пациентам следует рекомендовать бросить курить .
Генетические факторы также способствуют развитию ХП. Наиболее важными генетическими факторами риска являются изменения генов катионного трипсиногена (PRSS1), ингибитора сериновой протеазы типа Казал-1 (SPINK1) и карбоксипептидазы A1 (CPA1). Другими генами, указывающими на генетическую предрасположенность, считаются муковисцидозный трансмембранный регулятор проводимости (CFTR), химотрипсиноген C (CTRC) и карбоксиэстролипаза (CEL) .
Для диагностики ХП и попытки определения этиологии необходимо собрать полный анамнез жизни и болезни, провести клиническое обследование, включающее визуализирующие исследования и функциональные тесты. Этиологию ХП устанавливают после тщательного обследования пациента с учетом всех известных факторов риска, в т. ч. с оценкой алкогольного анамнеза и стажа курения, определения скрытой приверженности к алкоголю (например, с помощью вопросника AUDIT), а также с использованием скринингового блока лабораторных показателей (уровень триглицеридов, уровень ионизированного кальция для исключения первичного гиперпаратиреоза; уровень углеводно-дефицитного трансферрина / фосфатидилэтанола) в крови и семейного анамнеза .
В соответствии с действующими согласованными рекомендациями следует исключить аутоиммунный панкреатит (АИП), в т. ч. тогда, когда не удается установить другую этиологию. К признакам АИП относят повышенный уровень сывороточного иммуноглобулина IgG4, наличие аутоантител к лактоферрину и карбоангидразе, а также типичные признаки АИП при использовании методик визуализации .
Холецистолитиаз и/или холедохолитиаз сами по себе не считаются факторами риска развития ХП. Повышают ли анатомические аномалии, например, расщепленная ПЖ (pancreas divisum), риск ХП, пока остается предметом дискуссий; однако при наличии дополнительных факторов риска расщепленная ПЖ может привести к развитию ХП. Если этиологический фактор установить не удается, можно предложить генетический скрининг по вариантам в генах предрасположенности .
В недавних клинических рекомендациях ХП классифицировали по различным формам (кальцифицирующий, обструктивный, аутоиммунный и бороздчатый (groove pancreatitis )). Эта классификация основывается на клинических признаках, морфологических характеристиках и ответе на лечение. При кальцифицирующем ХП, к примеру, имеют место перилобулярный фиброз и разрушение ацинарного аппарата с воспалительной инфильтрацией клеток. Обструктивный ХП развивается как вторичный процесс вследствие разрушения части ПЖ с развитием блока и дистальной дилатации протока ПЖ, последующей атрофией ацинарных клеток и фиброза. Характеристики АИП подробно обсуждаются ниже. Наконец, бороздчатый панкреатит поражает борозду между головкой ПЖ, двенадцатиперстной кишкой и желчным протоком.
Вопрос 1-4. Следует ли исключать диагноз АИП у всех пациентов с панкреатитом?
Утверждение 1-4. Если у пациента не удается установить этиологию ХП, то следует исключить диагноз АИП (GRADE 2C, высокая согласованность).
Комментарии . АИП представляет собой редкую форму заболевания, составляющую до 5% от всех ХП с наличием гендерных отличий в пользу мужчин (отношение 2:1). Примерно у 5% пациентов с подозрением на рак ПЖ в конце концов диагностируют АИП. Условно специфичны для АИП рецидивирующая абдоминальная боль и механическая желтуха примерно у 50% пациентов. Выделяют 2 типа АИП. При АИП 1-го типа сывороточный уровень IgG4 в большинстве случаев оказывается повышенным, а гистологическая картина соответствует лимфоплазмоцитарному склерозирующему панкреатиту (ЛПСП) с облитерирующим флебитом и перидуктулярным фиброзом. При АИП 2-го типа сывороточный уровень IgG4 остается в пределах нормы, гистологически выявляются идиопатический протоково-концентрический панкреатит (ИПКП) и гранулоцитарные эпителиальные поражения. Если АИП 1-го типа часто сочетается с широким спектром IgG4-ассоциированных заболеваний, то АИП 2-го типа может сопровождаться язвенным колитом . Важной особенностью АИП является хороший ответ на иммунносупрессивную терапию, своевременное назначение которой может способствовать нормализации экзокринной и эндокринной функций ПЖ . Однако постановка диагноза АИП остается сложной задачей, поскольку у пациентов с этим заболеванием часто присутствует атипичная симптоматика . Таким образом, АИП может лежать в основе любого воспаления ПЖ, следовательно, необходимо выполнить комплексную диагностику.
Классификация
Вопрос 1-5. Существует ли рекомендованная система классификации, которую следует использовать при определении этиологии заболевания?Утверждение 1-5. Оптимальная система классификации ХП с определением этиологии отсутствует, имеющиеся системы классифицирования необходимо изучить в рамках РКИ с конечными точками заболеваемости и смертности. Только таким образом можно будет рекомендовать в будущем наиболее обоснованную систему классификации ХП (GRADE 2C, высокая согласованность).
Комментарии . Системы классификации имеют большое значение для определения стратегий ведения пациентов, поскольку стратегия лечения не может основываться исключительно на типе и степени морфологических изменений в ПЖ, но должна включать результаты клинических, функциональных и визуализирующих исследований. К настоящему времени общепринятая система классификации не создана. Наиболее известны следующие классификации:
1. Манчестерская классификация.
2. Классификация АВС.
3. Классификация M-ANNHEIM.
4. Классификация TIGAR-O.
5. Классификация Rosemont.
Манчестерская классификация использует методы визуализации и клинические признаки ХП . Степень тяжести заболевания в большей степени зависит от наличия экзокринной и/или эндокринной недостаточности или наличия осложнений, в то время как результаты визуализирующих исследований имеют второстепенное значение. Классификация АВС базируется на тех же положениях, что и Манчестерская классификация . Классификация Rosemont была разработана для диагностики ХП с использованием эндо-УЗИ . В классификационной системе M-ANNHEIM объединены степень, тяжесть и клинические характеристики ХП, учитывается индекс тяжести заболевания . Классификация TIGAR-O включает 6 этиологических групп ХП: токсико-метаболического, идиопатического, генетического, аутоиммунного, обструктивного ХП и рецидивирующего острого панкреатита . Таким образом, фактор этиологии ХП принимается во внимание только в классификациях TIGAR-O и M-ANNHEIM.
Клиническое течение ХП
Вопрос 1-6. Может ли ХП протекать по-разному?Утверждение 1-6. В зависимости от этиологии ХП характеризуется разными клиническими вариантами течения и отдаленными осложнениями (GRADE 1В, высокая согласованность).
Комментарии . Течение ХП и риск развития рака ПЖ значительно варьируют между разными этиологическими группами. Кальцификация, экзокринная и эндокринная недостаточность развиваются у пациентов с алкогольным и наследственным ХП после более короткого периода времени, чем при другой этиологии. Отказ от потребления алкоголя позволяет снизить скорость прогрессирования заболевания, уменьшить панкреатическую боль . Курение признано независимым фактором риска развития ХП и кальцификации ПЖ . У пациентов с ранним началом ХП (<20 лет), особенно наследственной этиологии, риск рака ПЖ значительно увеличивается, и отказ от курения может снизить риск в этой группе . При наследственном ХП риск развития аденокарциномы ПЖ возрастает в 69 раз, в то время как при другой этиологии – в 13 раз . Риск развития аденокарциномы ПЖ не связан с генотипом , ранний дебют заболевания у этих пациентов и более продолжительное течение болезни являются основными причинами повышенного риска развития рака ПЖ. Комбинация различных генетических факторов риска или прочих факторов риска, например, pancreas divisum с генетическими мутациями может увеличивать риск развития ХП. Следовательно, правильное определение этиологии заболевания врачом имеет важное значение.
Диагностика
Вопрос 2-1. Каков наилучший из всех метод визуализации для установления диагноза ХП?Утверждение 2-1. Эндо-УЗИ, МРТ и КТ считаются лучшими методами визуализации для постановки диагноза ХП (GRADE 1C, высокая согласованность).
Комментарии . Самыми распространенными методами визуализации ПЖ являются УЗИ, эндо-УЗИ, МРТ, КТ и ЭРХПГ. Метаанализ, посвященный получению сводных оценок чувствительности и специфичности различных методов визуализации, используемых для оценки ХП (42 исследования, 3392 пациента) , показал, что эндо-УЗИ, ЭРХПГ, МРТ и КТ имеют сопоставимую высокую диагностическую точность при первоначальной диагностике ХП. Эндо-УЗИ и ЭРХПГ превосходят в этом другие методы визуализации, а УЗИ считается наименее точным методом. ЭРХПГ сегодня не рассматривается в качестве диагностического исследования при ХП ввиду значимой инвазивности, локальной малодоступности, высокой стоимости. Результаты метаанализа согласуются с опубликованными ранее немецкими клиническими рекомендациями S3 .
Вопрос 2-2. Какой метод является наиболее подходящим для выявления кальцинатов ПЖ?
Утверждение 2-2. КТ-исследование является наиболее подходящим методом для обнаружения кальцинатов ПЖ, а для выявления микрокальцинатов предпочтительной считается КТ без контрастного усиления (GRADE 2C, высокая согласованность).
Комментарии . Кальцификация ПЖ – распространенное явление у пациентов с ХП. По имеющимся оценкам, у 90% пациентов при длительном наблюдении развивается кальциноз, особенно у пациентов с алкогольным ХП . Визуализация с помощью КТ в портальную фазу с болюсным контрастным усилением имеет умеренную чувствительность и очень высокую специфичность (приближающуюся к 100%) для выявления внутрипротоковых конкрементов . Однако кальцификаты малого размера могут оказаться в тени контрастированной паренхимы ПЖ; таким образом, КТ в фазу без контраста может быть необходимым дополнением к КТ в портальную фазу с болюсным контрастным усилением для визуализации кальцинатов, пропущенных в более позднюю фазу.
Вопрос 2-3. Достаточно ли для постановки диагноза ХП выполнить МРТ/МРХПГ-исследование для оценки неравномерности контура главного панкреатического протока (ГПП), его патологически измененных боковых ветвей, стриктур и расширений?
Утверждение 2-3. Наличие признаков, типичных для ХП, на МРТ/МРХПГ считается достаточным для установления диагноза; тем не менее результаты МРТ/МРХПГ в пределах нормы не всегда позволяют исключить наличие легких форм заболевания (GRADE 1C, высокая согласованность).
Комментарии . МРХПГ в значительной мере основывается на T2-взвешенных изображениях, позволяя выявить при ХП сужение, расширение и дефекты заполнения протоков с умеренной и высокой точностью, сопоставимой с точностью ЭРХПГ. Однако при ХП легкой степени МРХПГ характеризуется относительно низкой чувствительностью, уступая ЭРХПГ в выявлении малозаметных изменений в ГПП и его боковых ветвях.
Вопрос 2-4. Какие преимущества дает внутривенное (в/в) введение секретина при проведении МРХПГ с целью диагностики ХП?
Утверждение 2-4. Использование секретина увеличивает диагностический потенциал МРХПГ при обследовании пациентов с подтвержденным/предполагаемым ХП (GRADE 1C, высокая согласованность).
Комментарии . В/в введение секретина стимулирует экзокринную функцию ПЖ и увеличивает экскрецию секрета протоковой системой ПЖ, что обеспечивает следующие преимущества:
1. Более качественная визуализация ГПП и патологически измененных боковых ветвей по сравнению с таковыми при МРХПГ без стимуляции, что обеспечивает увеличение чувствительности диагностики ХП с 77% до 89% .
2. Возможность выполнить количественную оценку экзокринной функции ПЖ, коррелирующую с тяжестью панкреатита .
3. Теоретическая возможность диагностики внутрипротоковой папиллярно-муцинозной опухоли ПЖ, что следует доказать в специально спланированных исследованиях.
Вопрос 2-6. Какова роль УЗИ органов брюшной полости при подозрении на ХП?
Утверждение 2-6. УЗИ органов брюшной полости может использоваться только для диагностики ХП более тяжелой степени (GRADE 1А, высокая согласованность).
Комментарии . УЗИ органов брюшной полости, как правило, является первым методом визуализации, применяемым у пациентов с болями в животе и при подозрении на ХП. УЗИ широко доступно в большинстве учреждений, в т. ч. для повторных исследований без рисков, присущих другим методам визуализации (рентгеновское облучение и/или контрастные вещества). Чувствительность и специфичность УЗИ (67% / 98%) ниже, чем у КТ (75% / 91%) и эндо-УЗИ (82% / 91%) соответственно, что определяется зависимостью результатов УЗИ от опыта и знаний врача-диагноста, а также затрудненной визуализацией ПЖ у больных ожирением, при метеоризме и др. .
Вопрос 2-7. Какова роль УЗИ органов брюшной полости при подтвержденном ХП?
Утверждение 2-7. УЗИ можно назначать пациентам с подозрением на осложнения ХП (GRADE 2C, высокая согласованность).
Комментарии . УЗИ может использоваться для визуализации осложнений ХП, таких как скопление жидкости, псевдокисты, обострение ХП и псевдоаневризмы. РКИ, которые сравнивают УЗИ с другими методами визуализации, отсутствуют. УЗИ также можно использовать для проведения диагностических и терапевтических вмешательств на ПЖ под контролем УЗИ (биопсия, дренирование) .
Вопрос 2-8. Каковы показания для проведения эндо-УЗИ с контрастным усилением?
Утверждение 2-8. Эндо-УЗИ с контрастом может повысить диагностическую точность у пациентов с ХП с кистозными и солидными очагами в ПЖ (GRADE 1C, высокая согласованность).
Комментарии . Контрастирование повышает точность при описании очаговых поражений ПЖ, однако РКИ, оценивающие контрастирование при эндо-УЗИ у больных ХП, отсутствуют. Стандартный В-режим УЗИ не позволяет дифференцировать псевдотуморозный ХП от рака ПЖ. При контрастировании протоковая аденокарцинома обычно гипоэхогенна в артериальную фазу из-за ее низкой васкуляризации, тогда как очаговый ХП обычно демонстрирует контрастное усиление, аналогичное тому, что наблюдается в окружающей паренхиме ПЖ . При ХП с длительным анамнезом может наблюдаться гетерогенная гиповаскуляризация вследствие фиброза, что значительно затрудняет дифференциальную диагностику с раком ПЖ .
Вопрос 2-9. Какова роль эндо-УЗИ у пациентов с подозрением на ХП?
Утверждение 2-9. Эндо-УЗИ является наиболее чувствительным методом визуализации для диагностики раннего ХП, а его специфичность возрастает с ростом числа диагностических критериев (GRADE 1В, высокая согласованность).
Комментарии . Эндо-УЗИ является наиболее чувствительным методом визуализации для диагностики ХП. Разработаны определенные критерии ХП, подразделяемые на паренхиматозные и протоковые. Для постановки диагноза ХП наиболее часто используется пороговая сумма из 3–4 критериев. Исходя из того, что не все критерии одинаково важны, классификация Rosemont предлагает конкретные диагностические критерии эндо-УЗИ с указанием их специфической достоверности . По сравнению с гистологическим исследованием в качестве «золотого стандарта» чувствительность эндо-УЗИ превышает 80%, а специфичность достигает 100% .
Диагностика ВНПЖ
Вопрос 3-2. Каковы клинические последствия недостаточности ПЖ разной степени тяжести?Утверждение 3-2. С учетом больших резервных возможностей ПЖ «легкая» и «умеренная» ВНПЖ могут быть компенсированы самим организмом, а явная стеаторея возникает уже тогда, когда секреция панкреатической липазы снижается до <10% от нормы («тяжелая»/«декомпенсированная» недостаточность). Однако пациенты с «компенсированной» ВНПЖ также имеют повышенный риск мальнутриции (в частности, жирорастворимых витаминов с соответствующими клиническими последствиями) (GRADE 1В, высокая согласованность).
Комментарии . Пациенты со стеатореей обычно жалуются на потерю веса и учащение дефекаций в течение дня с жирным обильным стулом, который трудно смывается в туалете (главным образом это происходит после еды с высоким содержанием жиров). При сокращении жира в рационе стеаторея может отсутствовать . Клинические симптомы и признаки нарушенной абсорбции жирорастворимых витаминов включают: дефицит витамина К – экхимозы; дефицит витамина Е – атаксия, периферическая нейропатия; дефицит витамина А – нарушение зрения, ксерофтальмия; дефицит витамина D – мышечные сокращения или спазмы, остеомаляция и остеопороз. Кроме того, клинические последствия ВНПЖ могут включать гипероксалурию, оксалатные камни в мочевых путях, почечную недостаточность, нарушение когнитивной функции и, следовательно, работоспособности . Снижение абсорбции жирорастворимых витаминов возможно и в отсутствие стеатореи у пациентов с легкой и умеренной ВНПЖ .
Вопрос 3-5. Можно ли диагностировать или исключить ВНПЖ с помощью различных методов визуализации (морфологических исследований)?
Утверждение 3-5.1. Симптомы ХП (морфологические изменения) и функциональные нарушения обычно развиваются параллельно, хотя и не всегда (GRADE 1В, высокая согласованность).
Комментарии . У большинства пациентов с ХП отмечается ассоциация между тяжестью морфологических и функциональных изменений, но у 25% пациентов обнаруживается их несоответствие .
Вопрос 3-6. Какой анализ/исследование показаны для диагностики ВНПЖ в клинической практике?
Утверждение 3-6. В клинических условиях необходимо провести неинвазивное функциональное исследование ПЖ. Анализ на фекальную эластазу-1 (ФЭ-1) является широко доступным, а дыхательный тест с использованием 13C-смешанных триглицеридов (13C-СТГ-ДТ) представляется альтернативным вариантом обследования. Применение МРХПГ с секретином может также использоваться в качестве метода диагностики ВНПЖ, но он дает только полуколичественные данные (Grade 1B, согласованность авторами в оригинальной публикации не указана , но, по мнению авторов настоящей публикации, согласованность должна соответствовать высокому уровню ввиду большого количества доказательных релевантных исследований).
Комментарии. Определение ФЭ-1 (эластазный тест) – очень простой и широко доступный анализ для косвенной и неинвазивной оценки секреции ПЖ. К сожалению, эластазный тест не позволяет исключить легкую и умеренную ВНПЖ. Пороговое значение ФЭ-1, свидетельствующее о ВНПЖ, составляет менее 200 мкг/г. Нужно учитывать вероятность ложноположительных результатов из-за разжижения кала и использовать моноклональный тест в клинической практике .
Коэффициент абсорбции жира (КАЖ) считается «золотым стандартом» для диагностики стеатореи при тяжелой ВНПЖ и является единственным тестом, утвержденным Управлением США по контролю за пищевыми продуктами и лекарственными средствами (FDA) и Европейским медицинским агентством (EMA) для диагностики и динамического контроля за заместительной ферментной терапией в клинических исследованиях. Анализ на КАЖ требует от пациентов соблюдения строгой диеты, содержащей 100 г жира в день, в течение 5 дней, и сбора всего стула за последние 3 дня из этого 5-дневного периода. Показатель КАЖ < 93% считается патологическим. К недостаткам метода относятся применимость только при тяжелой ВНПЖ, низкая специфичность (ложноположительные результаты при множестве причин вторичной панкреатической недостаточности или непанкреатической мальабсорбции), низкая доступность, трудоемкость, сложности логистики. Поэтому в некоторых европейских странах он больше не используется.
13C-СТГ-ДТ является альтернативой тесту на КАЖ – как для диагностики ВНПЖ, так и для оценки эффективности терапии панкреатином в клинической практике, а новые модификации теста могут выявлять легкую и умеренную ВНПЖ. Однако и у этого теста есть ограничения, касающиеся специфичности (ложноположительные результаты при непанкреатической мальабсорбции жира) , кроме того, он еще не так широко доступен. Тест коммерциализирован только в некоторых европейских странах. В России этот тест также недоступен из-за отсутствия субстрата (13C-меченных триглицеридов).
Только прямые тесты, требующие забора дуоденального сока в ответ на гормональную стимуляцию (секретином и/или холецистокинином), позволяют количественно оценивать экзокринную секрецию ПЖ и надежно определять наличие ВНПЖ легкой или умеренной степени. На основании этого они были приняты в качестве стандарта . Ранее эти тесты выполнялись путем введения назодуоденального зонда, хотя уже разработаны и эндоскопические варианты процедуры, которым в настоящее время отдается предпочтение в США и некоторых европейских странах . Однако, независимо от того, какой конкретно метод используется для забора сока двенадцатиперстной кишки (ДПК), само обследование является инвазивным, трудоемким и дорогостоящим, выполнимым только в специализированных центрах.
Вопрос 3-7. Всегда ли требуется функциональное исследование ПЖ при диагностике ХП?
Утверждение 3-7. Для диагностики ХП требуется функциональное исследование (GRADE 2В, высокая согласованность).
Комментарии . Диагноз ХП основывается на комбинации клинических, гистологических, визуализирующих и функциональных критериев. Доказательство нарушения экзокринной функции с помощью функционального исследования особенно показано в случае проведения диагностики у пациентов с ХП с неубедительными морфологическими данными. Кроме того, экзокринная функция принимается во внимание в некоторых диагностических и классификационных системах .
Вопрос 3-8. Следует ли проводить функциональное исследование ПЖ после диагностирования ХП?
Утверждение 3-8. Каждый пациент с впервые поставленным диагнозом ХП должен быть обследован на ВНПЖ (GRADE 1А, высокая согласованность).
Комментарии . Даже при убедительных морфологических признаках ХП клинические симптомы ВНПЖ не всегда проявляются на момент постановки диагноза, а отсутствие симптомов не позволяет надежно исключить экзокринную недостаточность .
Вопрос 3-10. Следует ли выполнять функциональное исследование ПЖ для мониторинга заместительной ферментной терапии панкреатином (ЗФТП)?
Утверждение 3-10. Для оценки эффективности ЗФТП в большинстве случаев достаточно убедиться в нормализации нутритивного статуса и улучшении клинической симптоматики. Если симптомы ВНПЖ сохраняются даже несмотря на адекватную ЗФТП, для оценки эффективности лечения рекомендуется выполнить функциональное исследование (13C-СТГ-ДТ или тест на КАЖ) (GRADE 2В, высокая согласованность).
Комментарии . Как правило, при назначении пациентам с ВНПЖ адекватной ЗФТП наблюдаются быстрое улучшение клинических симптомов и увеличение веса / индекса массы тела. Оценить эффект лечения следует и путем определения показателей нутритивного статуса в сыворотке крови в динамике, поскольку отсутствие симптомов не исключает наличия латентной ВНПЖ .
Вопрос 3-12. Какие параметры в крови позволяют определить мальнутрицию?
Утверждение 3-12. Необходимо выполнить анализы на доказанные маркеры мальнутриции: преальбумин, ретинол-связывающий белок, 25-ОН холекальциферол (витамин D) и минералы/микроэлементы (включая сывороточное железо, цинк и магний) (GRADE 2C, высокая согласованность).
Комментарии . Мальнутриция (истощение), вызванная ВНПЖ, ничем не отличается от нарушения питания вследствие других причин, что определяет отсутствие строго специфичных маркеров панкреатогенной мальнутриции .
Медикаментозное лечение экзокринной недостаточности ПЖ (ЭРГ 6)
Вопрос 4-2.1. Каковы показания для ЗФТП при ХП?Утверждение 4-2.1. ЗФТП показана пациентам с ХП и ВНПЖ при наличии клинических симптомов или лабораторных признаков мальабсорбции. Для выявления признаков мальнутриции рекомендуется провести соответствующую оценку питания (GRADE 1А, высокая согласованность).
Комментарии . ВНПЖ при ХП четко ассоциируется с биохимическими маркерами нарушения питания (истощения). Классическим показанием для ЗФТП считается стеаторея с экскрецией жира с калом на уровне > 15 г/день. Однако количественное определение жиров в кале часто не проводится. Поэтому показаниями к ЗФТП также являются патологические результаты функционального исследования ПЖ в сочетании с клиническими признаками мальабсорбции или антропометрическими и (или) биохимическими признаками мальнутриции . К таким симптомам относят потерю веса, диарею, выраженный метеоризм, а также боли в животе. Низкие значения наиболее распространенных маркеров нутритивной недостаточности (жирорастворимые витамины, преальбумин, ретинол-связывающий белок и магний) также являются показанием к назначению ЗФТП. При неопределенных ситуациях допускается в качестве пробного экспериментального режима фармакотерапии назначение ЗФТП в течение 4–6 нед.
Вопрос 4-2.2. Какие ферментные препараты считаются предпочтительными?
Утверждение 4-2.2. Препаратами выбора при ВНПЖ являются микрокапсулированные препараты панкреатина в кишечнорастворимой оболочке, размер – до 2 мм. Микро- или мини-таблетки размером 2,2–2,5 мм также могут быть эффективными, хотя научных данных на этот счет намного меньше. Сравнительные РКИ различных ферментных препаратов отсутствуют (GRADE 1В, высокая согласованность).
Комментарии. Эффективность ферментных препаратов ПЖ зависит от ряда факторов: а) связь с приемом пищи; б) синхронная эвакуация вместе с пищей; в) адекватная сегрегация в ДПК; г) быстрое высвобождение ферментов в ДПК.
Эффективные препараты панкреатина представлены лекарственной формой в виде рН-чувствительных микросфер/микротаблеток с кишечнорастворимой оболочкой, которая защищает ферменты от кислоты желудочного сока и позволяет им быстро высвобождать панкреатин при рН 5,5 в ДПК. Препараты с кишечнорастворимой оболочкой продемонстрировали более высокую эффективность, чем обычные неэнтеросолюбильные препараты. Недавний Кокрановский обзор, посвященный оценке эффективности панкреатина при муковисцидозе с ВПНЖ, продемонстрировал более высокую эффективность микрокапсулированных препаратов по сравнению с таблетками с кишечнорастворимой оболочкой .
Вопрос 4-2.3. Как следует принимать препараты панкреатина?
Утверждение 4-2.3. Пероральные препараты панкреатина должны равномерно распределяться в течения дня на все основные и дополнительные приемы пищи (GRADE 1А, высокая согласованность).
Комментарии . Эффективность ферментов ПЖ зависит от адекватности перемешивания микрочастиц панкреатина с химусом, что определяет необходимость принимать препарат во время еды. Если за 1 прием пищи нужно принимать больше 1 капсулы, разумно разделить прием всей дозы – дробно в течение всего приема пищи.
Вопрос 4-2.4. Какова оптимальная доза панкреатина при ВНПЖ на фоне ХП?
Утверждение 4-2.4. Рекомендованная минимальная доза липазы для начальной терапии составляет 40–50 тыс. ЕД с основными приемами пищи и половина этой дозы – в промежуточный прием пищи (GRADE 1А, высокая согласованность).
Комментарии . Рекомендуемая начальная доза составляет около 10% дозы липазы, физиологически секретируемой в ДПК после обычного приема пищи, т. е. для переваривания нормальной пищи требуется минимальная активность липазы на уровне 90 000 ЕД, что достигается суммированием эндогенно секретируемых ферментов и экзогенно (перорально) поступающих .
Вопрос 4-2.5. Как оценивать эффективность ЗФТП?
Утверждение 4-2.5. Об эффективности ЗФТП можно объективно судить по облегчению симптомов, связанных с мальдигестией (стеаторея, потеря веса, метеоризм), и нормализации нутритивного статуса пациентов. У пациентов, недостаточно ответивших на лечение, может оказаться полезным использование функциональных исследований ПЖ (анализ на КАЖ или 13C-СТГ-ДТ) на фоне ЗФТП (GRADE 1В, высокая согласованность).
Комментарии . Несмотря на то что исчезновение клинических признаков мальабсорбции стандартно считается самым важным критерием успеха ЗФТП, что связано с улучшением качества жизни, более поздние исследования продемонстрировали, что облегчение симптомов не всегда сочетается с нормализацией нутритивного статуса. Недавний обзор подтверждает, что оптимальным способом оценки эффективности ЗФТП является нормализация параметров нутритивного статуса – как антропометрических, так и биохимических .
Отсутствие полноценного эффекта ЗФТП может быть обусловлено вторичными механизмами. Успех ЗФТП нельзя оценить по концентрации ФЭ-1, поскольку в этом случае измеряется только концентрация натурального человеческого фермента, а не терапевтически введенного фермента, содержащегося в панкреатине. Анализ на экскрецию химотрипсина с калом не дает информации о влиянии ЗФТП на пищеварение и абсорбцию питательных веществ; однако его можно использовать для проверки комплаентности (низкие значения соответствуют неправильному приему препаратов) . Только 13C-СТГ-ДТ позволяет эффективно оценить усвоение жира и пригоден для мониторинга эффективности ЗФТП .
Вопрос 4-2.6. Что следует делать в случае неудовлетворительного клинического ответа?
Утверждение 4-2.6. В случае неудовлетворительного клинического ответа ЗФТП следует увеличить дозу ферментов (удвоить или утроить) или добавить к терапии ингибитор протонной помпы (ИПП). Если эти терапевтические стратегии окажутся безуспешными, следует искать другую причину нарушения пищеварения (GRADE 2В, высокая согласованность).
Протоколы диагностики и лечения острого панкреатита
Острый панкреатит (ОП) характеризуется развитием отёка поджелудочной железы (отёчный панкреатит) или первично асептического панкреонекроза (деструктивный панкреатит) с последующей воспалительной реакцией. Острый деструктивный панкреатит имеет фазовое течение, причём каждой его фазе соответствует определённая клиническая форма.
I фаза – ферментативная , первые пять суток заболевания, в этот период происходит формирование панкреонекроза различной протяжённости, развитие эндотоксикоза (средняя длительность гиперферментемии составляет 5 суток), а у части пациентов полиорганной недостаточности и эндотоксинового шока. Максимальный срок формирования панкреонекроза составляет трое суток, после этого срока он в дальнейшем не прогрессирует. Однако при тяжёлом панкреатите период формирования панкреонекроза гораздо меньше (24-36 часов). Целесообразно выделять две клинические формы: тяжёлый и нетяжёлый ОП.
Тяжёлый острый панкреатит. Частота встречаемости 5%, летальность – 50-60%. Морфологическим субстратом тяжёлого ОП является распространённый панкреонекроз (крупноочаговый и тотально-субтотальный), которому соответствует эндотоксикоз тяжёлой степени.
Нетяжёлый острый панкреатит. Частота встречаемости 95%, летальность – 2-3%. Панкреонекроз при данной форме острого панкреатита либо не образуется (отёк поджелудочной железы), либо носит ограниченный характер и широко не распространяется (очаговый панкреонекроз – до 1,0 см). Нетяжёлый ОП сопровождается эндотоксикозом, выраженность которого не достигает тяжёлой степени.
II фаза – реактивная (2-я неделя заболевания), характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреальной клетчатке). Клинической формой данной фазы является перипанкреатический инфильтрат.
III фаза – расплавления и секвестрации (начинается с 3-ей недели заболевания, может длиться несколько месяцев). Секвестры в поджелудочной железе и в забрюшинной клетчатке начинают формироваться с 14-х суток от начала заболевания. Возможно два варианта течения этой фазы:
асептические расплавление и секвестрация – стерильный панкреонекроз; характеризуется образованием постнекротических кист и свищей;
септические расплавление и секвестрация – инфицированный панкреонекроз и некроз парапанкреальной клетчатки с дальнейшим развитием гнойных осложнений. Клинической формой данной фазы заболевания являются гнойно-некротический парапанкреатит и его собственные осложнения (гнойно-некротические затёки, абсцессы забрюшинного пространства и брюшной полости, гнойный оментобурсит, гнойный перитонит, аррозионные и желудочно-кишечные кровотечения, дигестивные свищи, сепсис и т.д.).
Больных с диагнозом «острый панкреатит» по возможности следует направлять в многопрофильные стационары.
Хронический панкреатит - это прогрессирующее заболевание поджелудочной железы, сопровождающееся нарастанием воспалительно-деструктивных изменений в структуре органа. Панкреатит, протекающий в хронической форме, значится под кодами по МКБ 10 - К86.0 -К86.1
Хронический панкреатит - это прогрессирующее заболевание поджелудочной железы, сопровождающееся нарастанием воспалительно-деструктивных изменений в структуре органа.
Стадии
В медицинской практике наиболее употребительной является классификация панкреатита, основанная на степени тяжести повреждения органа. Согласно этому принципу выделяется 3 стадии процесса.
При 1 стадии заболевания не наблюдается выраженных признаков нарушения внутренней и внешней секреторной функции. Проявления патологии возникают периодически на фоне употребления вредной пищи. Продолжительность этой стадии панкреатита может составлять более года.
При 2 стадии течения панкреатита симптоматика сохраняется постоянно. При этом могут наблюдаться проявления снижения секреторной функции.
В медицинской практике наиболее употребительной является классификация панкреатита, основанная на степени тяжести повреждения органа, согласно этому принципу выделяется 3 стадии процесса.
При 3 стадии развития панкреатита наблюдается критическое поражение тканей поджелудочной железы. Нарушается внутри- и внешнесекреторная функция органа. Нередко на этой стадии патологического процесса возникают тяжелые осложнения.
Как выглядит поджелудочная железа при хроническом панкреатите
При панкреатите, протекающем в хронической форме, патологические изменения в структуре органа нарастают постепенно. Частые рецидивы воспаления приводят к отмиранию участков тканей железы. В период ремиссии наблюдается заращивание пораженных областей фиброзом.
Соединительная ткань не только не способна выполнять функцию здоровых клеток поджелудочной железы, но и приводит к деформации оставшихся здоровых участков. Поражаются все ткани этого органа, в т. ч. островковый эпителий сосудов, протоки, ацинусы, нервы и т. д.
При панкреатите, протекающем в хронической форме, патологические изменения в структуре органа нарастают постепенно, частые рецидивы воспаления приводят к отмиранию участков тканей железы.
Из-за того что ферменты, вырабатывающиеся поджелудочной железой, не могут быть выведены из органа из-за обструкции путей, формируются псевдокисти, не имеющие внутри эпителиальной выстилки. Внутри относительно недавно образованных образований такого типа нередко выявляются пораженные некрозом ткани с небольшой примесью крови.
В особо тяжелых случаях может происходить поражение таких псевдокист патогенной микрофлорой.
При разрезе поджелудочной железы по ходу протоков нередко обнаруживается много мелких кистозных образований, заполненных гнойным содержимым. Постепенно функциональность паренхимы и железистой ткани снижается.
Классификация
Патология может носить первичный и вторичный характер. В зависимости от этиологии выделяется панкреатит:
- инфекционный;
- алкогольный;
- дисметаболический и т. д.
Панкреатит может носить первичный и вторичный характер, по течению быть болевым, латентным и сочетанным, разделяться по морфологическим признакам на виды.
По течению он бывает болевым, латентным и сочетанным. По морфологическим признакам выделяются следующие виды:
- атрофический;
- кистозный;
- фиброзный и т. д.
В зависимости от сохранности секреторной и экскреторной функции панкреатит может быть как без таких нарушений, так и с внутри-, и внешнесекреторной недостаточностью вне обострения.
Панкреатит с эндо- и с экзокринной недостаточностью имеет неблагоприятное течение.
Причины
Главными причинами развития хронической формы течения панкреатита являются злоупотребление алкоголем и прогрессирование желчнокаменной болезни. Из-за систематического употребления спиртных напитков наблюдается интоксикация организма продуктами распада.
Главными причинами развития хронической формы течения панкреатита являются злоупотребление алкоголем и прогрессирование желчнокаменной болезни.
Развитие желчнокаменной болезни не только отражается на возможности нормального оттока желчи, но и способствует присоединению инфекции, которая может распространиться на ткани поджелудочной железы, спровоцировав их воспалительное поражение.
Патология может развиться и после удаления желчного пузыря из-за прогрессирующей желчнокаменной болезни.
Если человек с молодого возраста злоупотребляет нездоровой пищей, это создает условия для появления потенциальных проблем с органом. Кроме того, выделяются факторы, способствующие развитию панкреатита, протекающего в хронической форме. К ним относятся:
- избыток кальция в крови;
- муковисцидоз;
- заболевания органов ЖКТ;
- нарушения функции щитовидной железы;
- пищевые отравления;
- травмы органов брюшной полости;
- прием некоторых лекарственных препаратов;
- инфекции органов ЖКТ;
- ожирение;
- нарушения кровообращения;
- эндокринные заболевания;
- частое пребывание в стрессовых ситуациях.
Если человек с молодого возраста злоупотребляет нездоровой пищей, это создает условия для появления потенциальных проблем с органом.
Развитие этой патологии может быть обусловлено генетическими аномалиями, передающимися по наследству. Возможен и идиопатический вариант болезни, который развивается без видимых причин.
Симптомы
На ранних стадиях заболевания при наступлении ремиссии никаких признаков патологии не наблюдается. В то же время в период обострения могут присутствовать косвенные симптомы, в т. ч. отрыжка, кратковременные нарушения стула и неприятный запах изо рта, которые могут указывать и на другие заболевания органов ЖКТ.
На панкреатит, протекающий в хронической форме, может указывать появление незначительных болей и тяжести после приема жирной и жареной пищи. Однако уже в данный период на появление проблемы в поджелудочной железе могут указывать эхопризнаки болезни, в т. ч. повышение плотности тканей и очаги формирующихся псевдокист.
По мере прогрессирования панкреатита у больных появляются приступы головокружения, повышается давление.

В период обострения панкреатита на 2 и 3 стадии болезни сильная рвота и диарея могут в считанные часы стать причиной обезвоживания.

У больных панкреатитом наблюдаются симптомы неприятных ощущений в спине и лопатке, интенсивный болевой синдром, характерные урчащие звуки в животе и т.д.
По мере прогрессирования панкреатита обострения становятся частым явлением. Они сопровождаются выраженной симптоматикой. У пациентов появляются жалобы на следующие состояния:
- сильный понос;
- интенсивный болевой синдром;
- неприятные ощущения в спине и лопатке;
- характерные урчащие звуки в животе;
- горечь во рту;
- постоянную отрыжку;
- тошноту;
- рвоту;
- повышение температуры тела;
- резкое похудение;
- головные боли;
- кожный зуд;
- снижение аппетита.
В период обострения на 2 и 3 стадии болезни сильная рвота и диарея могут в считанные часы стать причиной обезвоживания. Появляются приступы головокружения, повышается давление, отмечаются другие признаки этого состояния.
Если из-за воспалительного процесса и отека мягких тканей происходит поражение протоков, возникает обтурационная желтуха.
В дальнейшем по мере перехода заболевания в ремиссию характер стула меняется. Могут возникать запоры.
Диагностика
При появлении признаков патологии пациенту требуется консультация гастроэнтеролога, который сможет осуществить внешний осмотр, собрать анамнез и назначить проведение анализов. Определение характера повреждения железы требует выполнения таких исследований, как:
- рентгенография;
- панкреатоангиорентгенография.
Пример формулировки диагноза в карте больного может выглядеть следующим образом: панкреатит хронический, сопровождающийся болями, сочетанный, 2 стадия.
При появлении признаков патологии пациенту требуется консультация гастроэнтеролога, который сможет осуществить внешний осмотр, собрать анамнез и назначить проведение анализов.
УЗИ
При этой форме панкреатита на УЗИ выявляются изменения в тканях железы, в т. ч.:
- увеличение протока до 2 мм и более;
- зазубрины на границах органа;
- увеличение органа в размере;
- псевдокисты;
- диффузные изменения.
При наличии атрофии УЗИ позволяет выявить уменьшение органа в размере.
Анализы
Для подтверждения диагноза выполняются анализы кала и крови. При выполнении копрограммы в кале человека, страдающего панкреатитом, выявляется избыток жира, вызванный недостатком выработки ферментов. Выполняется анализ для определения активности ферментов в крови, в т. ч. липазы и амилазы. Выполняется радиоиммунный анализ для подтверждения активности трипсина и эластазы.

При хроническом панкреатите на УЗИ выявляются изменения в тканях железы, при наличии атрофии УЗИ позволяет выявить уменьшение органа в размере.

Выполняется анализ для определения активности ферментов в крови, в т. ч. липазы и амилазы.

При выполнении копрограммы в кале человека, страдающего панкреатитом, выявляется избыток жира, вызванный недостатком выработки ферментов.
Лечение
Хронически сохраняющееся воспаление тканей поджелудочной железы требует комплексной терапии и соблюдения пациентом рекомендаций, выданных врачами. Подбираются лекарственные средства для подавления воспаления и восстановления функции органа. Необходимо соблюдать специальную диету. В тяжелых случаях требуется хирургическое вмешательство.
Медикаментозная терапия
При этой форме панкреатита назначаются медикаментозные препараты, относящиеся к следующим группам:
- антиферментные;
- желчегонные;
- спазмолитики;
- анальгетики;
- ингибиторы протонной помпы;
- Н2-блокаторы;
- ферменты;
- антациды;
- антибиотики.
Применение медикаментозных средств позволяет устранить воспалительный процесс, снять спазм и купировать боли.
Лекарства подбираются с учетом текущего состояния. Применение медикаментозных средств позволяет устранить воспалительный процесс, снять спазм и купировать боли.
Диета
Человеку, страдающему панкреатитом, требуется полноценное, высококалорийное и при этом легкоусвояемое питание. Принимать пищу следует 5-6 раз в сутки. Порции должны быть небольшими. Продукты в рацион вводятся постепенно, чтобы не создавать повышенную нагрузку на поджелудочную железу.
Хирургическое
Оперативные вмешательства при хронической форме заболевания выполняются только при крайней необходимости. Нередко осуществляется иссечение камней для устранения обструкции протока. Может выполняться сфинктеротомия, если имеются проявления закупорки сфинктера Одди. При необходимости выполняется санация гнойных очагов и резекция областей фиброза, мешающих работе здоровых органов. Кроме того, может проводиться полная или частичная панкреатэктомия.
Оперативные вмешательства при хронической форме заболевания выполняются только при крайней необходимости.
Питание
Рацион должен быть сбалансированным и включать много белка. К рекомендованным продуктам и блюдам при этом заболевании относятся:
- отварные овощи и фрукты;
- супы-пюре;
- мясо и рыба нежирных сортов;
- кисломолочная пища;
- каши.
Из рациона следует исключить жареное, копченое, маринады, консерванты, полуфабрикаты и другие вредные продукты. Жирная рыба и мясо не допускаются. Нужно полностью отказаться от газированных и алкогольных напитков. Если пациент придерживается правил здорового питания начиная с первых дней проявления патологии, то полное восстановление возможно.

Принимать пищу следует 5-6 раз в сутки, порции должны быть небольшими, если пациент придерживается правил здорового питания начиная с первых дней проявления патологии, то полное восстановление возможно.

Рацион больного хроническим панкреатитом должен быть сбалансированным и включать много белка.

Из рациона следует исключить жареное, копченое, маринады, консерванты, полуфабрикаты и другие вредные продукты.
Чем опасен
Хроническая разновидность течения панкреатита постепенно приводит к разрушению поджелудочного органа. Это способствует нарушению выработки ферментов и гормонов. В тяжелых случаях панкреатит не только делает нормальную жизнь пациента невозможной, но и становится причиной преждевременной смерти.
Факторы риска
Повышает риск неблагоприятного исхода нежелание пациента следовать рекомендациям специалиста, которые касаются не только приема лекарств, но и отказа от вредных привычек. Ухудшает прогноз несоблюдение диеты.
Статистика по России
Развитие болезни уже нередко наблюдается и у молодых людей. При этом число пациентов ежегодно увеличивается. Точная статистика по России не установлена, но по имеющимся данным на 10 тыс. человек населения приходится не менее 50 больных.
Преждевременная смертность из-за прогрессирования панкреатита достигает 6-8%.
Осложнения
Поджелудочная железа крайне важна для функционирования всего организма, поэтому на фоне панкреатита могут возникать такие осложнения, как:
- нарушения оттока желчи;
- ложные аневризмы артериальных сосудов в железе;
- кисты в органе;
- абсцессы;
- сахарный диабет.
Часто первые проявления патологии панкреатита отмечаются у людей старше 50 лет.
Может ли перейти в рак
Хронически сохраняющееся воспаление тканей поджелудочной создает условия для злокачественного перерождения клеток.
Особенности у взрослых
Из-за особенностей организма и специфики неблагоприятных факторов у взрослых и детей хроническая разновидность панкреатита может иметь существенные различия течения.
У мужчин
Так как мужчины нередко игнорируют первые проявления заболевания, стараясь оттянуть срок отказа от алкоголя и других вредных привычек, у них панкреатит часто протекает в агрессивной форме.
Случаи смертности у мужчин от этой болезни регистрируются чаще, чем у женщин.
Специфика у женщин
У женщин хроническая разновидность панкреатита нередко протекает в латентной форме. Процесс разрушения поджелудочного органа растягивается на долгие годы, если нет дополнительных факторов в виде алкоголизма или других патологий, которые могли бы подстегнуть развитие болезни.
Елена Малышева. Симптомы и лечение хронического панкреатита
Хронический панкреатит – симптомы, питание и лечение
У пожилых
Часто первые проявления патологии отмечаются у людей старше 50 лет. Этот связано не только с ведением нездорового образа на протяжении всей предыдущей жизни, но и с возрастными изменениями.
Отзывы
Владислав, 57 лет, Москва
Примерно 2 года назад случился приступ панкреатита. Пошел к врачу, и была диагностирована хроническая форма. Врач прописал диету. Из препаратов использовал только Но-шпу и Панкреатин.
Григорий, 40 лет, Сургут
В молодости много пил и имел другие вредные привычки, но примерно лет 5 назад ощутил на себе последствия этого. Острое воспаление железы перетекло в хроническое. Теперь строго соблюдаю диету и полностью отказался от алкоголя, чтобы не допускать обострений. Принимаю ферменты, прописанные врачом, и желчегонные средства.
Для многих пациентов равносильна приговору запись врача в амбулаторной карте, при которой доктор добавляет к названию заболевания в истории болезни «хроническое». Ничего обнадёживающего в подобной формулировке нет.
Специфическим свойством хронических заболеваний признан факт, что болезни протекают у пациента годами, требуют постоянного лечения, которое, к сожалению, лишь облегчает симптоматику и предотвращает ухудшение состояния здоровья пациента, но не излечивает полностью. Для указанного типа болезни характерны периоды ремиссии и рецидивов. Как правило, хроническую форму вылечить нельзя, специалистом назначается сдерживающая терапия. Утверждения соответствуют и хроническому воспалению поджелудочной железы. Перед подробным изучением специфики диагностирования, устранения болезни, потребуется разобраться в терминологии. Изучим специфику заболевания.
Специфика панкреатита
Панкреатит – заболевание воспалительного характера, протекающее в поджелудочной железе человека. Орган располагается в брюшной полости и снабжён двумя функциями:
- Эндокринная (внутренняя). Железой вырабатываются гормоны, основной из которых – инсулин. Гормон важен для регулирования уровня сахара в организме.
- Экзокринная (внешняя). Функция отвечает за выработку панкреатического сока и доставку в желудок в требуемом количестве. Сок включает в состав ферменты, обеспечивающие расщепление и всасывание белков, углеводов и жиров, содержащихся в потребляемой пище.
Лечение хронического панкреатита зависит от формы развития (отёчная, паренхиматозная, склерозирующая, калькулезная).
Смысл заболевания заключается в том, что проток поджелудочной железы перестает поставлять желудочный сок, орган воспаляется. Выработка сока продолжается, наблюдаются нарушения выделения ферментов. Ферменты, имеющие щелочную структуру, в норме начинают действовать, выходя из железы, сохраняя ткани органа в безопасности. При хроническом панкреатите процесс активации ферментов нарушается, вещества начинают действовать уже в пределах органа.
Опасность заболевания заключается в том, что ферменты, содержащиеся в соке, не находящие выхода наружу, разъедают непосредственно воспаленный внутренний орган. Хронический панкреатит формируется на фоне других хронических болезней пищеварительной системы. Болезнь перерастает в хроническую форму из острой. Симптомы и лечение болезни зависят от причин возникновения воспаления.
Причины возникновения
Основной причиной возникновения воспаления признано нарушение работы протока и застой поджелудочного сока. Если ранее диагноз «хронический панкреатит» врачи ставили чаще пожилым людям, преимущественно женщинам, теперь болезнью страдают разные половозрастные группы населения планеты. Рост процента заболеваемости связан с неправильным образом жизни, присущим большинству людей.

Группа риска
Заболевание чаще встречается среди пожилых людей. С возрастом естественные процессы в организме замедляются, что касается и работы поджелудочной железы. Большой процент возникновения воспаления фиксируется у людей, страдающих алкогольной и наркотической зависимостью. Частый прием алкоголя вызывает приступы обострения. Повторяясь периодически, приступы способны перерасти в хроническую форму. Злоупотребление алкоголем вызывает обострение хронического панкреатита.
Пристальное внимание здоровью уделяют люди, у которых выявлена наследственная предрасположенность к болезни. Ученые предполагают возникновение генетических мутаций. Наследственная предрасположенность делает поджелудочную железу уязвимой. Работа на вредных производствах повышает риск развития болезни. Вылечить заболевание гораздо легче, если устранить из жизни риски, провоцирующие воспаление.
Факторы, способствующие заболеванию
Людям, попадающим в указанные группы, важно понимать, что для них риск заболеть гораздо выше. Лечение хронического панкреатита дается сложнее. Обязательно требуется избегать факторов, провоцирующих развитие болезни:
- Длительный стресс;
- Инфекции;
- Приём медикаментов, вызывающих интоксикацию организма;
- Голодание, диеты;
- Травмы;
- Употребление вредной пищи.
Хронический панкреатит поджелудочной железы часто развивается на фоне прочих хронических болезней: гастрит, язва желудка, воспаление желчного пузыря и другие. Особую опасность вызывает холецистит.
Симптомы заболевания
Хронический панкреатит – болезнь, протекающая на протяжении долгих лет. Характеризуется периодами обострения и ремиссии. На ранних стадиях определить диагноз сложно. Пациенты ссылаются на общее недомогание, не обращаются за помощью к врачу. Признаки хронического панкреатита легче обнаружить при обострении болезни. Тогда симптомы схожи с клинической картиной острой формы.
- Потеря веса. Пациент худеет без явных оснований, восстановление массы тела дается сложно.
- Болевые ощущения в области эпигастрия и в левой верхней части брюшной полости. При хроническом панкреатите боль тупая и ноющая.
- Нарушаются естественные процессы пищеварения. У пациента отмечается тошнота, часто сопровождаемая рвотой, изжога, тяжесть.
Обострение хронического панкреатита характеризуется усилением симптомов. В приступы обострений симптомы заметить проще. Характерным признаком считается нарушение стула. Из-за отсутствия достаточного количества сока пища не расщепляется в достаточной степени. Кал становится зловонным, приобретает жирный блеск.
При хроническом панкреатите обнаруживается нарушение эндокринной функции внутреннего органа. Из-за этого организм вырабатывает недостаточное количество гормонов, в том числе, инсулина. Недостаток инсулина в организме приводит к сахарному диабету.

Диагностика и лечение
Если симптомы хронического панкреатита обнаружены, следует незамедлительно обратиться к врачу. Важно понимать серьезность болезни. Если медлить с лечением, возможны необратимые последствия, которые приведут пациента к летальному исходу. Кроме того, на фоне этой болезни возникают другие, не менее опасные. А терапия одного заболевания переносится организмом гораздо легче, чем нескольких одновременно.
Прием у специалиста
При подозрении на наличие воспаления для начала обратитесь к терапевту. Врач собирает анамнез и составляет общую клиническую картину. Когда терапевт ставит диагноз «хронический панкреатит», симптомы и жалобы, высказанные пациентом, подтверждаются дополнительными исследованиями. Наблюдаемые симптомы признаны характерными для большинства заболеваний пищеварительной системы. В этом и заключается сложность постановки диагноза. Поэтому диагностика хронического панкреатита требует тщательно проведенных исследований. Этапы диагностирования:
- Сбор анамнеза, выслушивание жалоб;
- Визуальный осмотр пациента;
- Пальпация (прощупывание) с целью определения границ внутренних органов;
- Лабораторные исследования;
- Инструментальные исследования.
Последние два этапа считаются определяющими для диагностики хронического панкреатита. Поэтому рассмотрим их более детально. В лабораторную диагностику входит исследование крови, мочи и кала пациента. Наибольшую эффективность лабораторная диагностика приобретает, если проводить исследования при нахождении хронического панкреатита в стадии обострения. Это изучение направлено на установление уровня ферментов в организме человека, в особенности, амилазы. При хроническом панкреатите уровень этого фермента значительно повышается уже спустя 2-3 часа после начала обострения. Уровень липазы в организме растет и сохраняет повышенное значение на период до двух недель.

Немалое количество информации дает общий и биохимический анализ крови. У больных с диагнозом «хронический панкреатит» отмечается повышение уровня лейкоцитов. Это характерно для каждого воспалительного процесса. Биохимический анализ регистрирует снижение белков в крови. Также важным показателем в диагностике болезни признано количество жира в кале.
Известно несколько признаков, которые помогают диагностировать хронический панкреатит:
- Сложно прощупывается пульсация аорты под грудиной;
- Образование синяков на некоторых участках брюшной полости;
- При простукивании области поджелудочной железы возникают болезненные ощущения;
- Болезненность при прощупывании области между позвоночником и ребрами слева.
Диагностика и лечение заболевания с большей точностью определяется благодаря использованию медицинского оборудования. Оборудование широко используется при инструментальных методах диагностики.
Инструментальная диагностика
Хронический панкреатит чаще диагностируется при помощи инструментальных методов диагностики. Самым распространенным методом признано ультразвуковое исследование. Этот метод визуализации внутренних органов помогает определить размеры и структуру тканей органа.
Эхопризнаки хронического воспаления при обследовании ультразвуком:
- Неравномерный контур органа;
- Наличие кист;
- Повышение эхогенности железы;
- Наличие камней в протоке;
- Расширение протока неравномерными долями.

Метод рентгенографии пациенту назначает лечащий врач, чтобы определить наличие камней в поджелудочной железе и протоках. Компьютерная томография помогает получить информацию о некрозе тканей внутреннего органа и выявляет опухоли и кисты.
Эндоскопия – метод визуального исследования органа при помощи видеокамеры. Это удивительно информативный метод. Используя цифровой эндоскоп, можно получить предельно четкое изображение внутренних органов и оценить их состояние. При хроническом панкреатите эндоскопия позволяет изучить влияние воспаления на другие внутренние органы.
Специфика лечения
Врач, который занимается изучением воспаления поджелудочной железы, проявляет специализацию в гастроэнтерологии. Поэтому с вопросом «как лечить поджелудочную железу» обращаются к гастроэнтерологу. Разработано множество методик лечения заболевания. Выбор зависит от специфики и формы болезни. Основной задачей назначенного лечения становится снижение риска возникновения осложнений. Поэтому терапия направлена на снятие болевого синдрома и предотвращение обострений. Методика лечения зависит и от того, в какой стадии находится заболевание.
При обострении в первую очередь снимается болевой синдром. Во время обострений лечение панкреатита лучше проводить, находясь в стационаре, под постоянным контролем докторов. В первые дни пациентам рекомендуют голодание, в употребление разрешаются только некоторые жидкости. Когда обострение проходит, интенсивность лечения снижается и для дальнейшего лечения пациента назначается заместительная терапия. Смысл заключается в приеме ферментных препаратов. Болевой синдром снижается с помощью спазмолитиков. Дополнительно врач выписывает препараты, снижающие секрецию желудка.
Помимо медикаментозного лечения терапия включает в себя соблюдение определенных правил питания. Пациенту теперь пожизненно требуется соблюдать диету и посещать гастроэнтеролога.
Диета для больных панкреатитом
Пациент с диагнозом «хронический панкреатит» продолжает лечение на протяжении жизни. Это касается специальной диеты, которую потребуется соблюдать во избежание осложнений. В первые несколько дней обостренной формы специалисты не рекомендуют употреблять пищу. Питательные вещества вводятся в организм посредством зонда. Самостоятельно разрешают употреблять только минеральную воду без газа, отвар шиповника. Далее допускается употребление желеобразной пищи и продуктов, которые не будут вызывать выделение панкреатического сока.
Когда обострение проходит, пациенту разрешается начинать прием углеводных продуктов однородной консистенции. Это каши, протертые супы и тому подобное. Через десять дней после приступа пациенту показано употреблять кисломолочные продукты и приготовленное на пару нежирное мясо.
Хронический панкреатит потребует соблюдения правил питания на протяжении жизни. Пациенту придётся избегать употребления жирной, острой, жареной пищи. Полностью исключить алкоголь, грибы, сдобную выпечку и сладости. Также важно учитывать способ приема пищи. Нужно использовать маленькие порции. Это поможет избежать излишних нагрузок поджелудочной железы. Соблюдение диеты и правил питания вкупе с терапией, назначенной врачом – вот ответ на вопрос, чем лечить хронический панкреатит.
Здоровое питание, а также отказ от курения и употребления алкоголя признаны важными способами профилактики заболеваний поджелудочной железы. Помните об этом, чтобы исключить себя из группы риска. Хронический панкреатит лечится с трудом, требуя как моральных, так и материальных затрат. Избежать возникновения болезни проще, если соблюдать правила здорового образа жизни.
Кроме того, профилактика поможет избежать других опасных заболеваний. Поэтому здоровым людям, прежде чем задаваться вопросом, как лечить болезнь, следует подробнее изучить методы предотвращения панкреатита.
В структуре заболеваний органов пищеварения доля, составляющая от 5,1 до 9 %, принадлежит хроническим панкреатитам (ХП). При этих недугах поражается поджелудочная железа, начинается воспалительный процесс. В результате в органе происходят дегенеративные изменения. Вначале патологический процесс может протекать в хвосте поджелудочной железы, ее головке или средней части. Исходом заболевания является поражение всего органа. Некоторые люди, страдающие хроническими панкреатитами, в итоге умирают. Летальность в мире в среднем составляет около 11 %.
Подробнее о заболевании
Итак, что такое хронический панкреатит? Данным термином специалисты обозначают целую группу заболеваний поджелудочной железы. Для всех недугов характерны следующие особенности:
- фазово-прогрессирующее течение с эпизодами острого панкреатита;
- очаговые, сегментарные или диффузные повреждения паренхимы поджелудочной железы с последующей заменой соединительной тканью;
- изменения в протоковой системе органа;
- формирование кист, псевдокист, камней и кальцификатов;
- развитие эндокринной и экзокринной недостаточности.

О том, что существуют различные виды заболевания, свидетельствует Международная статистическая классификация десятого пересмотра. Хронический панкреатит МКБ-10 подразделяется на:
- ХП алкогольной этиологии (шифр К86.0);
- другие ХП — инфекционный, повторяющийся, рецидивирующий, неуточненной этиологии (шифр К86.1).
Самые частые причины развития хронического панкреатита
Чаще всего заболевание возникает из-за злоупотребления алкоголем в течение продолжительного времени. У мужчин хронический панкреатит поджелудочной железы может развиться, если они пьют свыше 15 лет. У женщин вероятность возникновения недуга возрастает при злоупотреблении спиртными напитками более 10 лет.
Алкоголь — не единственный фактор, способствующий появлению хронического панкреатита. Причина развития заболевания может заключаться в курении. Вещества, попадающие в легкие с дымом, проникают в кровь и распространяются по всему организму, оказывают негативное влияние на все внутренние органы, включая поджелудочную железу.

Другие причины возникновения заболевания
К иным факторам, вызывающим хронический панкреатит (код по МКБ-10 — 86.0 и 86.1), относят:
- злоупотребление жирной пищей, длительное безбелковое питание;
- различные заболевания желудочно-кишечного тракта (новообразования, холециститы и др.);
- избыточную массу тела, ожирение;
- прием некоторых лекарственных средств («Азатиоприна», «Фуросемида», «Преднизолона», синтетических эстрогенов, «Эритромицина», «Ампициллина» и др.);
- инфицированность вирусами (цитомегаловирусом, вирусом гепатита B, C и др.).
Исследования, проведенные в последние годы, показали, что существует наследственный хронический панкреатит поджелудочной. Это аутосомно-доминантный недуг с неполной пенетрантностью (с различной частотой проявления гена в фенотипе носителей). У больных людей наследственный хронический панкреатит проявляется довольно рано. Однако конечная стадия наступает позже, чем при других формах заболевания.

Формы панкреатита
Существуют различные классификации заболевания. Одна из них представляет собой перечень следующих форм хронического панкреатита:
- Рецидивирующая. Она встречается в 55-60 % случаев. При этой форме периоды ремиссии сменяются обострениями патологического процесса.
- Постоянная болевая. Данная форма обнаруживается гораздо реже (в 20 % случаев). При ней больные жалуются на постоянные боли, локализующиеся в верхней половине живота и иррадиирующие в спину.
- Псевдоопухолевая (желтушная). Частота встречаемости этой формы хронического панкреатита составляет 10 %. Для патологического процесса характерно развитие воспаления в головке поджелудочной железы и сдавливание общего желчного протока.
- Безболевая (латентная). Форма выявляется в 5-6 % случаев. Боль при заболевании слабо выражена или вообще не чувствуется. Периодически возникают диспепсические расстройства из-за нарушения функционирования поджелудочной железы.
- Склерозирующая. При этой форме боли возникают в верхней половине живота. Они усиливаются после приемов пищи. Боли сопровождаются тошнотой, жидким стулом, снижением веса. При проведении ультразвукового исследования специалисты замечают уменьшение размеров и уплотнение поджелудочной железы.
Согласно Марсельско-Римской классификации, существуют такие формы панкреатита, как кальцифицирующая, обструктивная, паренхиматозная и фиброз. При первой из них наблюдается неравномерное лобулярное поражение поджелудочной железы. В протоках появляются псевдокисты, кисты, кальцинаты, камни. Что такое хронический панкреатит в обструктивной форме? При этой разновидности заболевания внутренний орган поражается равномерно. Камни не образуются, наблюдается обструкция главного протока поджелудочной железы. При паренхиматозной форме в паренхиме развиваются очаги воспаления. Кальцификаты не образуются, протоковая система не поражается. Для фиброза характерно замещение паренхимы внутреннего органа соединительной тканью. Из-за этого процесса прогрессирует экзо- и эндокринная недостаточность.
Симптомы заболевания
Говоря о том, что такое хронический панкреатит, стоит рассмотреть признаки этого недуга. На ранних стадиях в периоды обострений наблюдаются приступы. Для них характерны боли в надчревной области. В большинстве случаев они иррадиируют кзади. Гораздо реже наблюдается опоясывающая боль. У людей, страдающих хроническим панкреатитом, приступы возникают из-за воздействия на организм провоцирующих факторов. Ими является прием жирной пищи, алкогольных и газированных напитков.

Для заболевания также характерен диспепсический синдром. Примерно 56 % больных людей отмечают у себя тошноту и рвоту. В 33 % случаев наблюдается похудание, в 29 % — метеоризм, в 27 % — снижение аппетита. При недуге могут появиться и такие симптомы, как общая слабость, быстрая утомляемость, сниженная трудоспособность.
Течение хронического панкреатита
Специалисты выделяют 4 стадии в развитии заболевания:
- Предклиническая стадия. На этом этапе больные люди не замечают у себя симптомов хронического панкреатита. Заболевание часто выявляется случайно при проведении ультразвукового исследования или компьютерной томографии органов брюшной полости.
- Стадия начальных проявлений в развитии такого недуга, как хронический панкреатит. Взрослых в это время начинают мучить первые симптомы болезни. Продолжительность стадии может составлять несколько лет. В некоторых случаях заболевание очень быстро прогрессирует.
- Стадия развития постоянной клинической симптоматики. У больных появляются признаки эндокринной и экзокринной недостаточности. Люди очень мало едят, жалуются на боль в животе.
- Конечная стадия. Боли становятся менее выраженными. Люди заметно худеют. На конечной стадии возникают различные осложнения хронического панкреатита из-за атрофии поджелудочной железы, эндокринной и экзокринной недостаточности. Одно из них — это рак названного внутреннего органа.
В зависимости от особенностей развития хронического панкреатита выделяют легкое течение, средней степени и тяжелое течение заболевания. При легком течении периоды обострений возникают редко (1-2 раза в год). Боли являются умеренными. Функции поджелудочной железы не нарушаются.
Что такое хронический панкреатит средней степени тяжести? Это заболевание, при котором наблюдается 3-4 обострения в год. Они более длительные, чем при легком течении панкреатита. У больных людей уменьшается масса тела. Умеренно снижается внешнесекреторная функция поджелудочной железы, наблюдается панкреатическая гиперферментемия.
При тяжелом течении заболевания обострения часты и длительны. Боли сопровождаются выраженным диспепсическим синдромом.
Лечение заболевания: цели и необходимые меры
При хроническом панкреатите терапия назначается для достижения нижеуказанных целей:
- уменьшение клинических проявлений болезни;
- профилактика возникновения рецидивов;
- снижение вероятности возникновения осложнений заболевания.
Специалисты назначают своим пациентам немедикаментозное лечение, лекарственную терапию. При необходимости выполняется оперативное вмешательство. Лечение хронического панкреатита у взрослых может осуществляться как в домашних условиях, так и в больнице. Показанием к госпитализации выступает переход заболевания в стадию обострения, ведь именно в этот период возникает угроза жизни пациента и появляется необходимость в парентеральном введении препаратов.

Немедикаментозное лечение
В терапии хронического панкреатита важную роль играет питание. При выраженных обострениях показаны голодные дни (1-3 и более) и обильное щелочное питье. По показаниям назначается парентеральное или энтеральное (введение нутриентов в толстую кишку с помощью специального зонда) питание. Благодаря этой мере удается остановить секрецию поджелудочной железы, уменьшается интоксикация и становится более слабым болевой синдром.
После нормализации состояния больные люди переводятся на пероральное питание. Приемы пищи должны быть частыми, дробными. Ежедневное меню составляется из слизистых супов, овощных пюре, жидких протертых молочных каш. Из напитков разрешены компоты, кисели, некрепкий чай, минеральная вода, отвар шиповника.
Обязательно исключаются следующие продукты:
- провоцирующие метеоризм;
- имеющие в своем составе грубую клетчатку;
- стимулирующие выработку пищеварительных соков;
- богатые экстрактивными веществами.
Можно ли при хроническом панкреатите есть рыбные и мясные бульоны, грибные и крепкие овощные отвары, консервы, копчености, колбасные изделия, жирные сорта рыбы и мяса, жареные блюда, овощи и фрукты в сыром виде, сдобную выпечку, кондитерские изделия, черный хлеб? Все эти продукты запрещены при обострении заболевания, поэтому от них следует отказаться. Также нужно убрать из своего меню специи, мороженое, алкоголь.
Во время ремиссий рацион немного изменяется. Людям с диагнозом «хронический панкреатит поджелудочной железы» разрешается есть макаронные изделия, сырые овощи и фрукты, мягкие неострые сыры, печеную рыбу. Протертые супы можно заменить обычными вегетарианскими (капусту из ингредиентов необходимо исключить). Каши могут быть рассыпчатыми, более густыми.

Фармакотерапия хронического панкреатита
Задача лекарственной терапии на первом этапе заключается в обеспечении функционального покоя поджелудочной железы. Это достигается за счет:
- Приема больших доз современных полиферментных средств. К таким лекарствам относят «Мезим-форте» , «Креон» , «Панцитрат» .
- Максимального торможения кислой желудочной секреции с помощью блокаторов H2-рецепторов гистамина («Ранитидина» , «Фамотидина» ) или ингибиторов протонной помпы («Омепразола» , «Эзомепразола» ). Препараты вводятся парентерально или принимаются внутрь.
- Введения «Октреотида» или «Сандостатина» . Эти препараты являются синтетическими аналогами гормона соматостатина. Благодаря им уменьшается гипертензия в протоковой системе поджелудочной железы, а за счет этого ослабляется и купируется боль.
Если лечебные мероприятия, направленные на снижение панкреатической секреции, не оказывают обезболивающего действия, врачи выписывают ненаркотические или наркотические анальгетики. «Анальгин», «Кетопрофен», «Парацетамол» — любое средство при хроническом панкреатите может быть назначено врачом из первой группы лекарств. Из препаратов, относящихся к наркотическим анальгетикам, могут быть выбраны «Промедол», «Трамал», «Фортрал».
Лечение хронического панкреатита у взрослых также может включать в себя заместительную полиферментную терапию. Показания для ее назначения — выделение с калом более 15 г жира за сутки, понос, стремительное снижение массы тела. Полиферментными препаратами являются «Абомин», «Форте-Н», «Креон», «Панкреатин», «Фестал», «Панкреофлат», «Дигестал», «Вобэнзим».

Хирургическое лечение заболевания
В некоторых случаях при хроническом панкреатите требуется оперативное вмешательство. Показаниями служат:
- боли, которые не купируются с помощью лекарственных средств и диеты;
- наличие абсцессов и кист в поджелудочной железе;
- обструкция желчных протоков, которую невозможно разрешить с помощью эндоскопического метода;
- стеноз двенадцатиперстной кишки;
- свищи в поджелудочной железе с развитием плеврального выпота или асцита;
- подозрение на онкологическое заболевание, не подтвержденное цитологически или гистологически.
«Хронический панкреатит, симптомы и лечение у взрослых» — важная медицинская тема, требующая внимания. Это коварное заболевание, прогрессирующий и необратимый процесс. Однако лечение все же необходимо. Оно позволяет продлить жизнь больных людей, избавляет от неприятных симптомов, свойственных хроническому панкреатиту. К примеру, при соблюдении рекомендаций по диете, отказе от алкоголя, правильной лекарственной терапии больные живут до 10 лет. Половина тех лиц, которые не обращаются за медицинской помощью и продолжают употреблять спиртные напитки, курить, неправильно питаться, умирают раньше этого срока.